Sclérite postérieure bilatérale: à propos d´un cas rare sous forme d´une cellulite orbitaire
Zeinebou Hmeimett, Manal Tabchi, Younes Laarif, Nouridine Boutemzine, Lalla Ouafa Cherkaoui
Corresponding author: Zeinebou Hmeimett, Ophtalmologie A, Faculté de Médecine et de Pharmacie, Université Mohammed V, Hôpital des Spécialités, Rabat, Maroc 
Received: 23 Jan 2023 - Accepted: 08 May 2023 - Published: 26 May 2023
Domain: Ophthalmology
Keywords: Sclérite postérieure, cellulite orbitaire, échographie mode B, Infiltration conjonctivale granulomateuse, atteinte bilatérale, case report
©Zeinebou Hmeimett et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Zeinebou Hmeimett et al. Sclérite postérieure bilatérale: à propos d´un cas rare sous forme d´une cellulite orbitaire. PAMJ Clinical Medicine. 2023;12:12. [doi: 10.11604/pamj-cm.2023.12.12.39054]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/12/12/full
Case report 
Sclérite postérieure bilatérale: à propos d´un cas rare sous forme d´une cellulite orbitaire
Sclérite postérieure bilatérale: à propos d´un cas rare sous forme d´une cellulite orbitaire
Bilateral posterior scleritis: a rare case of orbital cellulitis
![]() Zeinebou Hmeimett1,&, Manal Tabchi1, Younes Laarif1, Nouridine Boutemzine1,
Zeinebou Hmeimett1,&, Manal Tabchi1, Younes Laarif1, Nouridine Boutemzine1, ![]() Lalla Ouafa Cherkaoui1
Lalla Ouafa Cherkaoui1
&Auteur correspondant
La sclérite postérieure est une inflammation sévère et douloureuse localisée au niveau de la sclère. Elle peut être associer à une pathologie antérieure. L´hétérogénéité et le polymorphisme clinique rendent le diagnostic difficile, d´où l´intérêt de faire des explorations afin d´éviter les complications et d´éliminer les diagnostics différentiels. La prise en charge rapide du patient a un impact positif sur son pronostic visuel.
Posterior scleritis is a severe and painful inflammation of the sclera. It can be associated with a previous disease. Clinical heterogeneity and polymorphism make the diagnosis difficult, hence the role of assessments to avoid complications and eliminate differential diagnoses. Early management has a positive impact on patients� visual prognosis.
Key words: Posterior scleritis, orbital cellulitis, B-mode ultrasound, granulomatous conjunctival infiltration, bilateral involvement, case report
La sclère est l´enveloppe la plus externe de l´œil, blanche, solide et de forme sphérique. La sclérite postérieure est une affection rare mais potentiellement grave qui est souvent sous-diagnostiquée en raison de sa présentation clinique complexe et variée [1]. Dans environ 40% des cas, elle peut être associée à d'autres maladies systémiques [2]. La sclérite postérieure bilatérale est une inflammation également plus rare mais sévère de la sclérotique postérieure. La majorité d'entre eux sont idiopathiques, nécessitant souvent un traitement agressif pour prévenir la perte de vision. C´est une affection qui peut engager le pronostic visuel si le diagnostic est retardé. Elle se manifeste typiquement par une baisse de l´acuité visuelle (BAV) associée à une rougeur et des douleurs oculaires intenses [3]. Nous rapportons un cas rare d´une jeune présentent une sclérite postérieure traitée au début comme une cellulite orbitaire avec une kérato-conjonctivite granulomateuse bilatérale.
Information de la patiente: il s´agit d´une patiente âgée de 37 ans avec antécédents d´une psychose suivie et une fracture du fémur droit avec la mise d´une ostéosynthèse sous forme de clou. Elle s´est présentée aux urgences ophtalmologiques pour une douleur oculaire bilatérale évoluant depuis 10 jours.
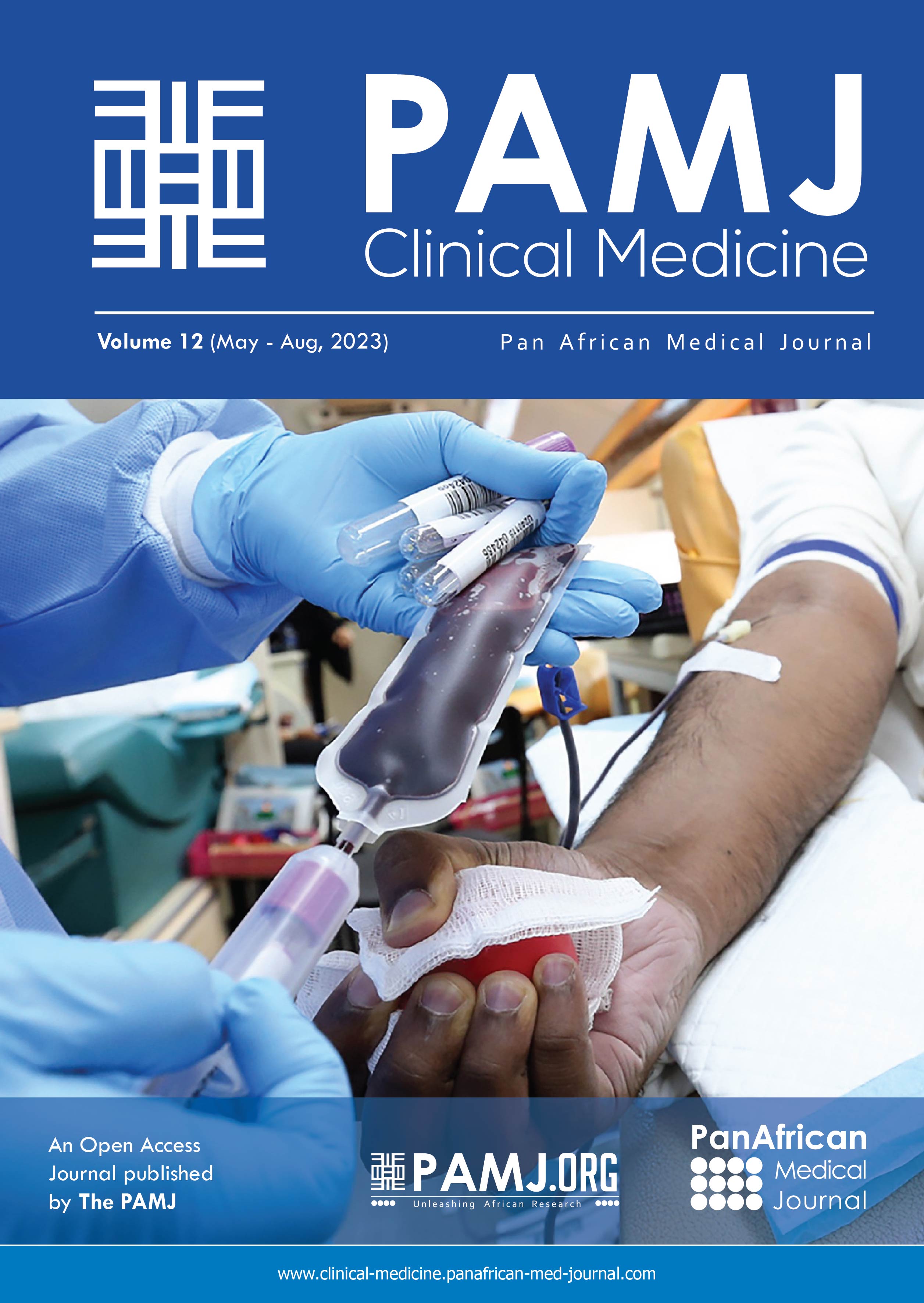
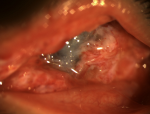
Résultats cliniques: l´examen trouve une conjonctivalisation cornéenne, une diminution de la fente palpébrale avec un œdème palpébral, une hyperhémie et des granulomes conjonctivaux au niveau des deux yeux avec une déchirure symétrique au niveau des angles internes (Figure 1). L´acuité visuelle était à perception lumineuse positive à droite-gauche. Le tonus était normal au doigt et le reste était inaccessible. L´échographie oculaire a objectivé un épaississement scléral en œil droit et gauche (ODG).
Démarche diagnostique: la tomographie du massif facial a révélé une cellulite pré septale bilatérale stade I de la classification de Chandler sur dacryocystite bilatérale. L´IRM orbito-cérébrale a objectivé un infiltrat inflammatoire palpébrale bilatérale avec extension septale et infiltration de la graisse intra et extra conique; absence de processus tumoral endo-orbitaire. Une biopsie conjonctivale a été faite objectivant un granulome pyogène avec réaction cellulaire. Le bilan biologique avait révélé une numération formulation sanguine (NFS) avec une hyperleucocytose à 1000 éléments/mm³ à prédominances neutrophiles et une protéine C-réactive (CRP) élevée à 12 mg/et CRP. Devant ce tableau, le diagnostic de cellulite orbitaire infectieuse a été retenu et un traitement à base d´antibiothérapie a été démarré. Dans le cadre de recherche étiologique, un bilan biologique infectieux, un bilan thyroïdien et de maladies auto-immunes inflammatoires ont été demandés, notamment FR, ANCA, ANA, Anti-DNA, AN, anti-CCP et sont revenus normaux. Un avis dermatologique et des internistes a été demandé.
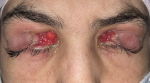
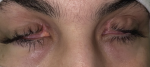
Intervention thérapeutique et suivi: ainsi, le diagnostic d´une sclérite postérieure idiopathique a été retenu. Une corticothérapie par voie générale et locale a été instaurée. L´évolution a été marquée par l´amélioration spectaculaire de l´infiltration conjonctivale et de l´œdème palpébral (Figure 2). Puis une intervention chirurgicale a été faite pour libérer le globe objectivant une opacification de la cornée (Figure 3, Figure 4).
Consentement du patient: le consentement éclairé a été obtenu de la patiente.
La sclérite postérieure (SP) apparaît le plus fréquemment chez les femmes âgées de plus de 50 ans [2,3]. Dans la série publiée par Gonzalez et al. en 2016, la moyenne d´âge de survenue de la sclérite postérieure est de 43,6 ans avec des extrêmes d´âges allant de 12 à 77 ans [4]. L´âge de notre patiente est inférieur à la moyenne retrouvée précédemment. Ce phénomène est probablement secondaire à l´augmentation de l´utilisation de l´échographie en mode B comme outil de diagnostic. Néanmoins, les formes pédiatriques et chez l´adolescent restent très rares [4]. Cette pathologie est le plus souvent idiopathique (40-86%), parfois d´origine infectieuse (10%). La sclérite postérieure peut être associée ou non à une sclérite antérieure. Les manifestations cliniques sont polymorphes et non spécifiques, cette pathologie peut prêter à confusion avec une pseudotumeur inflammatoire ou encore des tumeurs primitives ou secondaires (diagnostics différentiels), dont la prise en charge et le pronostic sont totalement différents [5]. La physiopathologie reste encore mal élucidée.
La symptomatologie clinique est variable en fonction de la sévérité, la localisation et l´étendue de l´inflammation vers les structures avoisinantes (l´épithélium pigmentaire, choroïde et les muscles oculo-moteurs) [6]. Le pronostic visuel de la SP dépend d´une part, de la durée de l´affection et d´autre part de la nature et de l´intensité des complications associées. En effet, des modifications maculaires telles qu´une altération de l´épithélium pigmentaire, un œdème maculaire cystoïde, ou encore la formation d´une membrane épirétinienne, ainsi qu´une atrophie papillaire, une cataracte et un décollement rétinien. L´échographie B est l´examen diagnostique de choix pour mettre en évidence une SP. D´autres anomalies peuvent être détectées par l´échographie, tels que la présence d´un décollement de rétine associé, ainsi que la présence de nodule à localisation sclérale, d´œdème papillaire, ou d´infiltration des gaines du nerf optique. L´IRM orbitaire se montre particulièrement intéressante pour discerner une SP d´une masse tumorale choroïdale ou d´une pseudotumeur inflammatoire ou si l´accès au globe est impossible comme le cas de notre patiente [6].
Dans presque 40 à 50% des cas, cette affection est associée à une atteinte inflammatoire systémique d´origine auto-immune ou infectieuse [7]. La forme idiopathique de SP est très fréquente, mais reste un diagnostic d´élimination en absence d´arguments cliniques et biologiques en faveur d´une cause inflammatoire ou infectieuse. Les associations infectieuses les plus courantes de la sclérite postérieure, sont les atteintes dues aux varicelle-zona virus et aux herpès virus, ainsi que la syphilis principalement trouvée chez les patients immunodéprimés. Les autres agents infectieux à noter comprennent le staphylocoque, le pseudomonas aeroginosa, les infections fongiques, la tuberculose et la maladie de lyme [8]. Le but du traitement est de soulager la douleur, de contrôler l´inflammation, et de réduire ainsi le risque de survenue des complications. Un traitement étiologique spécifique semble indispensable à chaque fois qu´une cause systémique de SP est retrouvée. Ce traitement repose sur les anti-inflammatoires non stéroïdiens oraux ou systémiques à forte dose en fonction de la sévérité et aux réponses au traitement. Par ailleurs, la corticothérapie intraveineuse ou bolus de méthyl-prednisolone à une dose de 500 mg à 1g, est démarrée d´emblée dans les cas les plus sévères [9]. En cas de cortico-résistance ou de cortico-dépendance le recours à un traitement immuno-modulateur peut s´avérer nécessaire.
La sclérite postérieure est une pathologie certes rare, mais il faut toujours y penser surtout devant un tableau atypique. L´échographie reste l´examen clé du diagnostic. La prise en charge doit être rapide afin d´éviter les complications et d´avoir un pronostic meilleur.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont contribué à ce travail. Tous ont lu et approuvé la version finale du manuscrit.
Figure 1: à l´admission, conjonctivalisation cornéenne, une diminution de la fente palpébrale avec un œdème palpébral, une hyperhémie et des granulomes conjonctivaux au niveau des deux yeux avec une déchirure symétrique au niveau des angles internes
Figure 2: régression des signes inflammatoires granulomateux et de l´œdème palpébral
Figure 3: photo per opératoire en essayant de libérer la fente palpébrale et l´accès au globe oculaire
Figure 4: J1 post-opératoire
- Rifin L. Posterior scleritis: a diagnostic challenge. review of ophthalmology. 2018.
- Lavric A, Gonzalez-Lopez JJ, Majumder PD, Bansal N, Biswas J, Pavesio C et al. Posterior Scleritis: Analysis of Epidemiology, Clinical Factors, and Risk of Recurrence in a Cohort of 114 Patients. Ocul Immunol Inflamm. 2016;24(1):6-15. PubMed | Google Scholar
- Khanaouchi N, Abdellaoui T, Bougguar M, Mouzarii Y, Reda K, Oubaaz A. La sclérite postérieure une grande simulatrice: un cas rare de scléritepostérieure déguisée sous forme d´une cellulite orbitaire. IJAR. 30 juin 2021;9(06):761-8.
- Gonzalez-Gonzalez LA, Molina-Prat N, Doctor P, Tauber J, Sainz de la Maza M, Foster CS. Clinical features and presentation of posterior scleritis: a report of 31 cases. Ocul Immunol Inflamm. 2014 Jun;22(3):203-7. PubMed | Google Scholar
- Machmoumi F, Jatte K, Kholti Y, Baha Ali T, Moutaouakil A. 534 Présentation pseudotumorale d´une sclérite postérieure: à propos d´un cas. Journal Français d´Ophtalmologie. Avr 2008;31(Suppl 1):168. Google Scholar
- McCluskey PJ, Watson PG, Lightman S, Haybittle J, Restori M, Branley M. Posterior scleritis: clinical features, systemic associations, and outcome in a large series of patients. Ophthalmology. 1999 Dec;106(12):2380-6. PubMed
- Osman Saatci A, Saatci I, Kocak N, Durak I. Magnetic resonance imaging characteristics of posterior scleritis mimicking choroidal mass. Eur J Radiol. 2001 Aug;39(2):88-91. PubMed | Google Scholar
- H�ron E, Bourcier T. Scl�rites et �piscl�rites [Scleritis and episcleritis]. J Fr Ophtalmol. 2017 Oct;40(8):681-695. French. PubMed | Google Scholar
- Cheung CM, Chee SP. Posterior scleritis in children: clinical features and treatment. Ophthalmology. 2012 Jan;119(1):59-65. PubMed | Google Scholar