Particularités de l´hypertension intracrânienne idiopathique de l´enfant: à propos de deux cas
El Arari Nihal, El Hachimi Rim, Hadiri Rida, Amazouzi Abdellah, Lalla Ouafa Cherkaoui
Corresponding author: El Arari Nihal, Département d´Ophtalmologie A, Université Mohamed V, Hôpital des Spécialités, Rabat, Maroc 
Received: 23 Apr 2022 - Accepted: 13 Aug 2022 - Published: 20 Oct 2022
Domain: Neurology (general),Pediatric ophthalmology,Ophthalmology
Keywords: Hypertension intracrânienne, bénigne, enfant, œdème papillaire, cas clinique
©El Arari Nihal et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: El Arari Nihal et al. Particularités de l´hypertension intracrânienne idiopathique de l´enfant: à propos de deux cas. PAMJ Clinical Medicine. 2022;10:20. [doi: 10.11604/pamj-cm.2022.10.20.35089]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/10/20/full
Case report 
Particularités de l´hypertension intracrânienne idiopathique de l´enfant: à propos de deux cas
Particularités de l´hypertension intracrânienne idiopathique de l´enfant: à propos de deux cas
Idiopathic intracranial hypertension in children: about two cases
El Arari Nihal1,&, ![]() El Hachimi Rim1,
El Hachimi Rim1, ![]() Hadiri Rida1, Amazouzi Abdellah1,
Hadiri Rida1, Amazouzi Abdellah1, ![]() Lalla Ouafa Cherkaoui1
Lalla Ouafa Cherkaoui1
&Auteur correspondant
L´Hypertension intracrânienne (HTIC) idiopathique de l´enfant est une pathologie rare dont les caractéristiques diffèrent de celle de l´adulte. Le sexe et l'Indice de masse corporelle (IMC) élevé ne constituent des facteurs de risque de la maladie avant l´âge de puberté et près du tiers des enfants atteints d´HTIC idiopathique restent asymptomatiques. Le traitement est avant tout médical, mais on peut avoir recours à la chirurgie dans des formes réfractaires menaçant la fonction visuelle. Il s´agit d´une pathologie de bon pronostic, cependant un contrôle régulier et rapproché est nécessaire en raison des récurrences fréquentes à l´arrêt du traitement. Nous rapportons le cas de deux enfants de sexe féminin âgés respectivement de 12 et 14 ans diagnostiqués et traités pour HTIC idiopathique dans le but de décrire les particularités cliniques, thérapeutiques et pronostiques de cette pathologie chez l´enfant.
The pseudotumor cerebri syndrome (PTCS), also known as idiopathic intracranial hypertension (IIH) is a benign pathology affecting both children and adults. The common point between these two populations is the increase in intracranial pressure without an individualized anatomical cause. Before the age of puberty, sex and high BMI are notrisk factors for the disease and nearly one-third of children with IIH remain asymptomatic. Treatment is primarily medical, but surgery can be used in refractory forms that threaten visual function. It is a good prognosispathology; however regular and close monitoring is necessary because of the frequent recurrences when the treatment is stopped. We report the case of two female children with IIH, aged of 12 and 14 years respectively diagnosed and treated for IIH in order to describe the clinical, therapeutic and prognostic particularities of this pathology in children.
Key words: Intracranial hypertension, benign, child, papilledema, case report
L´hypertension intracrânienne (HTIC) idiopathique est une pathologie bénigne touchant aussi bien l´enfant que l´adulte, elle est caractérisée par une élévation de la pression intracrânienne sans cause anatomique individualisée [1]. Son diagnostic se fait suivant un faisceau d´arguments épidémiologiques, cliniques et radiologiques. L´HTIC idiopathique est assez rare chez l´adulte, mais elle l´est encore plus chez l´enfant. Son incidence est de 0,9 pour 100000, elle augmente à 19,3 pour 100000 chez les jeunes femmes obèses dont l´âge est compris entre 20 et 44 ans [1], mais ne dépasse pas 0,63 pour 100000 enfants dont l´âge est inférieur à 18 ans [2]. Le traitement de l´HTIC idiopathique de l´enfant est souvent médical et devrait être administré rapidement pour éviter toute atteinte visuelle permanente, cependant une intervention chirurgicale pourrait être nécessaire lorsque la vision est menacée. L´intérêt de notre travail est de mettre la lumière sur cette pathologie assez rare chez l´enfant souvent sous-diagnostiquée, et de décrire ses particularités épidémiologiques, cliniques et pronostiques la distinguant des adultes.
Nous rapportons les cas de deux enfants de sexe féminin âgés respectivement de 12 et 14 ans.
Informations de la première patiente
A.D. âgée de 12 ans, sans antécédent particulier, ayant présenté 5 jours avant sa consultation aux urgences une baisse de l´acuité visuelle associée à des céphalées en casque et des nausées.
Résultats cliniques
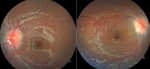
L´examen ophtalmologique retrouvait une meilleure acuité visuelle à 3/10e selon l´échelle de Monoyer au niveau des deux yeux. L´évaluation de l´oculomotricité de l´œil gauche retrouvait une limitation de l´abduction en rapport avec une atteinte du VI associée à une ésotropie constante du même œil. Les réflexes photomoteurs directs et consensuels étaient présents et l´examen général était normal. L´examen du segment antérieur ne retrouvait aucune anomalie et celui du fond d´œil objectivait un œdème papillaire bilatéral classé stade 4 selon la classification de Frisen au niveau de l´œil gauche et stade 3 au niveau de l´œil droit (Tableau 1, Figure 1).
Démarche diagnostique
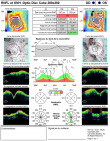
Une TDM cérébrale complétée par une angio IRM ne retrouvait aucune anomalie vasculaire ou parenchymateuse. Le champ visuel a mis en évidence un élargissement de la tache aveugle et l´OCT papillaire a objectivé un épaississement de la couche des fibres nerveuses rétiniennes péri-papillaires (RNFL) (Figure 2). L´HTIC bénigne a été confirmée à la suite d´une ponction lombaire réalisée au service de neuro-pédiatrie avec mesure de la pression du liquide céphalo-rachidien (LCR) qui était de 40 mmhg.
Intervention thérapeutique et suivi
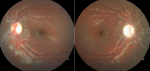
La patiente a été mise sous acétazolamide à raison de 250mg x 2/j avec supplémentation potassique. L'évolution sous traitement était marquée par la disparition de l´ésotropie ainsi qu´une nette amélioration de l'acuité visuelle au bout de 10 jours. L´examen de contrôle trois mois plus tard retrouvait une acuité visuelle à 10/10e en OD et 9/10e en OG avec une pâleur papillaire résiduelle au niveau des deux yeux et un flou du bord pupillaire de l´œil droit (Figure 3).
Informations de la deuxième patiente
H.N. âgée de 14 ans pubère sans antécédents particuliers, qui a présenté des céphalées en casque intenses 15 jours avant son admission, associées à une photophobie et à plusieurs épisodes de vomissements, le tout évoluant dans un contexte d´apyrexie sans baisse de l´acuité visuelle.
Résultats cliniques
La meilleure acuité visuelle était à 08/10e en ODG, l´examen de la motilité oculaire révèlait une ésotropie avec une limitation de l´abduction de l´œil droit en rapport avec une atteinte du VI et l´examen des réflexes pupillaires n´objectivait aucune anomalie. L´examen du fond œil retrouvait un œdème papillaire classé stade 4 selon la classification de Frisen avec des vaisseaux rétiniens tortueux. L´examen neurologique et général étaient sans anomalie.
Démarche diagnostique
Devant le tableau clinique, une Tomodensitométrie (TDM) puis une imagerie par résonnance magnétique (IRM) cérébrale ont été réalisées et sont revenues normales. La ponction lombaire a retrouvé une pression d´ouverture du liquide céphalo-rachidien (LCR) à 34 cmH2o, et les bilans inflammatoire et infectieux étaient sans anomalie. Le champ visuel 24-2 de Humphrey a objectivé un léger élargissement de la tâche aveugle associé à un scotome périphérique temporal surtout en OG. La tomographie à cohérence optique (OTC) papillaire confirmait le diagnostic d´œdème papillaire en objectivant un épaississement des Retinal nerve fiber layer. L´échographie oculaire a mis en évidence une distension de l´espace sous-arachnoïdien au niveau du segment rétrobulbaire du nerf optique et l´angio-IRM cérébrale et médullaire ne montraient aucune atteinte vasculaire ni parenchymateuse.
Intervention thérapeutique et suivi
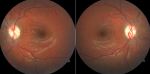
L´enfant a été mise sous acétazolamide à une dose de 250mg x 2/jour associé à un régime hypocalorique recommandé par le diététicien du service pédriatrique. L´évolution était favorable sous traitement, et l´acuité visuelle corrigée est remontée à 10/10e en ODG après 1 mois de traitement. Le fond d´œil de contrôle réalisé 2 mois après l´épisode d´HTIC a montré des papilles légèrement pâles de contours flous associées à des exsudats inter papillo-maculaires (Figure 4).
Perspective des deux patientes
Les deux enfants étaient satisfaites de l´évolution clinique après l´administration du traitement médical. La restitution rapide de l´acuité visuelle initiale et la résolution des autres signes cliniques ont été rapportés par nos deux patientes.
Consentement éclairé
Les parents des deux patientes ont été informés du rapport de cas de leurs enfants vu la rareté de la pathologie chez la population pédiatrique et de l´intérêt des auteurs à les publier. Ils ont également volontairement donné leur consentement éclairé aux auteurs afin d'utiliser les photos pour ce rapport de cas.
L´HTIC idiopathique de l´enfant dite également « bénigne », est une pathologie sans étiologie identifiée dont le tableau clinique est évocateur d´élevation de la pression intracrânienne. Elle est caractérisée par une imagerie cérébrale normale et une pression d´ouverture du liquide céphalo-rachidien élevée sans altération de sa biochimie ni sa composition cytologique [3].
Les facteurs de risque prédisposant à développer l´HTIC idiopathique chez les adolescents pubères, tout comme les adultes jeunes sont représentés essentiellement par le sexe féminin et l´IMC élevé [4]. En contrepartie, les enfants prépubères qu´ils soient de sexe féminin ou masculin sont tous les deux susceptibles d´être atteints par la maladie, et ce peu importe leur IMC. En outre, les jeunes enfants ne présentent généralement pas de surpoids comparés aux adolescents, et la tranche d´âge la plus touchée est comprise entre 12 et 17 ans [5].
Concernant le tableau clinique, les symptômes chez les adolescents pubères s´approchent de ceux retrouvés chez l´adulte, et la triade symptomatique typique faite de céphalées, nausées et vomissements est souvent rencontrée en cas d´HTIC aussi bien chez l´adulte que l´enfant. Cependant, environ 29% des enfants aux stades précoces de la maladie restent asymptomatiques et le diagnostic ne se fait que fortuitement à l´occasion d´un examen de routine [6]. Ceci pourrait être expliqué par le fait que les enfants sont moins verbaux et que leur seuil de douleur soit plus élevé comparé aux adultes [6].
La baisse de l´acuité visuelle est généralement légère à modérée chez l´enfant et souvent réversible, mais elle peut étre permanente dans de rares cas. Et contrairement aux altérations du champ visuel retrouvées dans près de 90% des cas, cette chute de vision ne se voit que dans 6 à 20% des enfants atteints d´HTIC idiopathique [7]. En contrepartie, son incidence s´approche des 70% chez l´adulte et se manifeste le plus souvent par une baisse visuelle transitoire ou une « vision en tunnel » survenant avec les changements posturaux [8].
Les céphalées quant à elles, peuvent être constantes et quotidiennes mais aussi épisodiques, comme elles peuvent être diffuses ou focales. D´autres symptômes peuvent révéler la pathologie chez l´enfant, comme la diplopie, les troubles du comportement, le torticolis et les douleurs oculaires etc [9,10]. L´atteinte de l´HTIC idiopathique de l´enfant est souvent bilatérale. L´œdème papillaire est le signe majeur qui signe l´élévation de la pression intracrânienne et est souvent retrouvé chez l´adulte, mais il peut être absent chez l´enfant ainsi que les nourrissons avant la fermeture des sutures osseuses crâniennes [11].
Les enfants dont l´examen n´objective pas d´œdème papillaire ont une acuité visuelle conservée ou légèrement diminuée et constituent des cas de meilleur pronostic comparés aux enfants présentant des œdèmes papillaires chroniques malgré un traitement bien conduit [7]. La paralysie du nerf abducens est également l´un des signes cliniques les plus fréquemment observés chez les enfants atteints d´HTIC idiopathique, et se voit chez 35 à 80% des enfants selon les séries contre 12% chez les adultes atteints de la même pathologie [11-13]. Cette atteinte peut s´associer à une paralysie d´autres nerfs crâniens; en l´occurrence la IIIe, IVe, VIe, VIIe, IXe et XIIe paires crâniennes. L´atteinte de ces nerfs se voit d´autant plus que l´enfant est jeune, ceci a été documenté dans l´étude de Philipps et al. où 59% des enfants de moins de 11 ans présentaient des déficits des nerfs crâniens, contre 39% chez les enfants de plus de 11 ans [14].
La ponction lombaire constitue une étape primordiale pour faire le diagnostic d´HTIC idiopathique, et ce après une imagerie cérébrale sans anomalie. Elle permet de mesurer la pression du LCR, mais aussi d´éliminer une éventuelle méningite après analyse biochimique et cytobactériologique de ce dernier. Les valeurs de pression d´ouverture et la composition du LCR diffèrent selon qu´il s´agisse d´un nourrisson, d´un enfant ou d´un adulte. En effet, cette pression varie entre 10 et 100 mmH2O avant l'âge de 8 ans et s´approche des valeurs adultes au-delà de cet âge (Tableau 2). Elle est dite élevée chez l´adulte à partir de 250 mmH2O, mais ce seuil ne peut être considéré chez l´enfant à un bas âge. Le seuil adulte de 250 mmH2O est donc utilisé chez les enfants dont l'âge est supérieur à 8 ans ou inférieur à 8 ans sans œdème papillaire, tandis que les enfants ayant moins de 8 ans avec œdème papillaire, la valeur seuille est de 180 mmH2O [10].
En 2013, Friedman et al. ont redéfini la pression d´ouverture du LCR à partir de laquelle on peut porter le diagnostic d´HTIC idiopathique de l´enfant et l´ont fixé à 28 cm H2O chez l´enfant [15]. Cependant, une pression du LCR normale n'élimine pas le diagnostic. En effet, son élévation peut être intermittente d´où l´intérêt de répéter la ponction ou de faire un monitorage de pression sur 24 heures. Mais il faut tout de même évoquer le diagnostic devant la présence des autres critères diagnostiques majeurs malgré sa normalité [16]. Pour ce qui est de la composition biochimique et cellulaire du Liquide céphalo-rachidien (LCR), ses variations physiologiques peuvent dérouter le diagnostic, et se voient surtout chez les nourrissons de moins de 6 mois qui est un âge où l´HTIC idiopathique est exceptionnelle [16].
La périmétrie est un examen presque indispensable devant le tableau d´HTIC idiopathique de l´enfant, mais sa réalisation s´avère parfois difficile chez les petits enfants non coopérants; les déficits visuels observés sont similaires à ceux de l´adulte [17]. La neuro-imagerie constitue également une étape incontournable pour confirmer le caractère idiopathique de l´hypertension intracrânienne chez l´enfant en plus des données cliniques préalablement citées. L´IRM cérébrale est l´examen de choix [17]. Une séquence vasculaire est nécessaire pour éliminer une thrombose des sinus veineux cérébraux. En effet, une étude menée par Hollander et al. chez 360 enfants avec HTIC ou œdème papillaire a montré que parmi les 72 enfants ayant bénéficié d´angio-IRM cérébrales, 10 (soit 14%) avaient des thromboses veineuses durales dont 6 étaient asymptomatiques (60%), d´où l´intérêt de l´angio-IRM/TDM pour détecter ces thromboses et indiquer une anticoagulation adéquate [17].
N´oublions pas de préciser que même en absence de toute atteinte organique à l´origine de l´élévation de la pression intracrânienne, des signes radiologiques peuvent orienter le diagnostic surtout chez le grand enfant [18]. On en cite la dépression de l´hypophyse suite à la compression connue sous le nom de « selle turcique vide », l´aplatissement du globe oculaire en postérieur, la protrusion du nerf optique en intra-oculaire secondaire à l'œdème papillaire, mais aussi l´élargissement de l´espace sub-arachnoïdien rétrobulbaire. Ces deux derniers signes sont aussi retrouvés à l´échographie oculaire mode B [18].
En raison du manque d´essais cliniques randomisés dans la population pédiatrique, les recommandations thérapeutiques chez les enfants atteints d´HTIC idiopathique reposent en grande partie sur celles de l´adulte. Le but du traitement étant de contrôler les symptôes, réduire la durée d´évolution de la maladie et de prévenir les séquelles définitives qu'elle peut engendrer. Le traitement de la pathologie repose essentiellement sur le volet médical qui agit en grande partie sur les facteurs de risque de la maladie. Le recours à la chirurgie n´a lieu qu´après échec du traitement médical et quand la fonction visuelle est menacée [18].
La ponction lombaire constitue en elle-même une première étape thérapeutique en soulageant les céphalées. Certains auteurs proposaient de la réaliser de façon itérative, mais elle a été abandonnée car elle est mal tolérée chez l´enfant et nécessite parfois une sédation. En outre, le LCR drainé régénère dans les 24 heures suivant la ponction lombaire. La persistance de céphalées justifient un traitement antalgique; les traitements proposés pour ce type de douleur et tolérés chez les enfants sont les béta-bloquants, les antidépresseurs tricycliques, le topiramate et les anti-inflammatoires non stéroïdiens [19].
Les inhibiteurs de l´anhydrase carbonique réduisent la sécrétion du LCR et constituent le traitement prescrit en première intention. La prise du traitement se poursuit à une dose de 15mg/kg/j jusqu´à disparition des céphalées, de l´œdème papillaire et la normalisation du champ visuel. Le furosémide peut être également administré chez l´enfant à une dose de 0,3 à 0,6mg/kg/j si l´acétazolamide est inefficace ou non toléré. En cas d´échec de ces deux traitements, on a recours au topiramate à une dose de 5 à 9mg/kg vu qu´il agit sur la réduction de l´appétit, l´inhibition de l´action de l´anhydrase carbonique et la prévention des crises convulsives. Une association de méthylprednisolone en intraveineux à une dose de 15mg/kg à l´acétazolamide peut se faire dans les formes sévères menaçant la vision en attendant de prévoir un geste chirurgical [19].
Le recours à la chirurgie pour traiter l´HTIC idiopathique de l´enfant est un traitement de 2e ligne et son indication se pose dans deux principales situations: l´HTIC réfractaire au traitement médical et les formes rapidement évolutives caractérisées par une baisse rapide et importante de l´acuitévisuelle [19]. Pour ce faire, les techniques chirurgicales les plus utilisées sont représentées par les dérivations du LCR et la fenestration de la gaine du nerf optique. Un stenting du sinus veineux peut également être indiqué.
L´HTIC idiopathique de l´enfant est une maladie de bon pronostic. Elle est caractérisée par une bonne réponse au traitement médical surtout quand le diagnostic est fait précocement, et dans les formes avec atteinte légère à modérée du nerf optique. La baisse persistante de l´acuité visuelle peut survenir chez 10% des enfants, et environ 20% présentent une altération permanente du champ visuel. Cela est dû le plus souvent à une atteinte initiale sévère à l´origine d´une perte des fibres nerveuses optiques voire même des photorécepteurs maculaires. Une attention particulière devrait être apportée aux enfants en période de puberté vu le pronostic visuel sombre à cet âge. Le sexe masculin, l´âge avancé et l´absence de céphalées initialement sont considérés comme des facteurs de bon pronostic [20].
Le taux de récurrence à l´arrêt du traitement justifie un suivi ophtalmologique rapproché initialement, puis modulé en fonction de l´évolution clinique. Ce suivi repose essentiellement sur l´évaluation de l´acuité visuelle, le fond d´œil, le champ visuel et l´OCT papillaire. Le clinicien ne doit pas considérer l´œdème papillaire comme étant le seul critère de récurrence de la pathologie, en effet il peut être absent en raison de l´atrophie séquellaire des fibres optiques péri-papillaires et des modifications gliales qui s´en suivent.
L´HTIC idiopathique de l´enfant est une pathologie rare dont les caractéristiques diffèrent de celle de l´adulte. Le sexe et l´IMC élevé ne constituent pas des facteurs de risque de la maladie avant l´âge de puberté et près du tiers des enfants atteints d´HTIC idiopathique restent asymptomatiques. Les principaux symptômes révélant la maladie chez l´enfant sont les céphalées, les vomissements, la paralysie de la VIe paire crânienne et la baisse de l´acuité visuelle. L´œdème papillaire peut être absent chez l´enfant, la confirmation du diagnostic se fait donc par la mesure de la pression d´ouverture du LCR qui devrait être supérieure à 28 cm H2O, et par la réalisation d´une imagerie cérébrale sans anomalie. Le traitement est avant tout médical, mais on peut avoir recours à la chirurgie dans des formes réfractaires menaçant la fonction visuelle. L´HTIC idiopathique de l´enfant est donc une pathologie de bon pronostic, cependant un contrôle régulier et rapproché est nécessaire en raison des récurrences fréquentes à l´arrêt du traitement.
Les auteurs ne déclarent aucun conflit d´intérêts.
Collecte des données: Rim EL Hachimi, Rida El Hadiri. Analyse et interprétation des données: Nihal El Arari, Rim El Hachimi, Abdelkader Akkoumi. Rédaction de l´article: Nihal El Arari, Rim El Hachimi. Révision de l´article: Abdellah Amazouzi, Lalla Ouafa Cherkaoui. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Tableau 1: classification de l´œdème papillaire selon Frisen
Tableau 2: variation des pressions normales d´ouverture du LCR en fonction de l´âge
Figure 1: OCT papillaire objectivant l´épaissement de la couche des fibres nerveuses rétiniennes péri-papillaires (RNFL) en ODG
Figure 2: œdème papillaire bilatéral classé stade 4 au niveau de l´OG et stade 3 au niveau de l´OD selon la classification de Frisen
Figure 3: pâleur papillaire en ODG et flou du bord pupillaire de l´ODt
Figure 4: papilles légèrement pâles de contours flous surtout au niveau de l´Odt associées à des exsudats inter papillo-maculaires
- Durcan FJ, Corbett JJ, Wall M. The incidence of pseudotumor cerebri population studies in Iowa and Louisiana. Arch Neurol. 1988 ;45(08):875-877. PubMed | Google Scholar
- Gillson N, Jones C, Reem RE, Rogers DL, Zumberge N, Aylward SC. Incidence and demographics of pediatric intracranial hypertension. Pediatr Neurol. 2017; 73:42-47. PubMed | Google Scholar
- Yamamoto Erin, Farber Darren, Rothner David, Moodley Manikum. Assessment of Pediatric Pseudotumor Cerebri Clinical Characteristics and Outcomes. J Child Neurol. 2021 Apr;36(5):341-349. PubMed | Google Scholar
- Boyter Elizabeth. Idiopathic intracranial hypertension. Journal of the American Academy of Physician Assistants. 2019 May;32(5):30-35. PubMed | Google Scholar
- Balcer LJ, Liu GT, Forman S, Pun K, Volpe NJ, Galetta SL, Maguire MG. Idiopathic intracranial hypertension: relation of age and obesity in children. Neurology. 1999 Mar 10;52(4):870-2. PubMed | Google Scholar
- Bassari H, Berkner L, Stolovitch C, Kesaler A. Asymptomatic idiopathic intracranial hypertension in children. Acta Neurol Scand. 2008 ;118(4):251-5. PubMed | Google Scholar
- Melissa WKo, Grant TLiu. Pediatric idiopathic intracranial hypertension (pseudotumor cerebri). Hormone Research in Paediatrics. 2010;74(6):381-9. PubMed | Google Scholar
- Jonathan Mondragon, Victoria Klovenski. Pseudotumor Cerebri. StatPearls Publishing. 2021.
- Romina Moavero, Giorgia Sforza, Laura Papetti, Barbara Battan, Samuela Tarantino, Federico Vigevano et al. Clinical Features of Pediatric Idiopathic Intracranial Hypertensionand Applicability of New ICHD-3. Frontiers in neurology. 2018 Sep 28;9:819. PubMed | Google Scholar
- Hamedani AG, Witonsky KFR, Cosico M, Rennie R, Xiao R, Sheldon CA, et al. Headache Characteristics in Children With Pseudotumor Cerebri Syndrome, Elevated Opening Pressure Without Papilledema, and Normal Opening Pressure: A Retrospective Cohort Study. Headache. 2018 Oct;58(9):1339-1346. PubMed | Google Scholar
- Kesler A, Fattal-Valevski A. Idiopathic intracranial hypertension in the pediatric population. J Child Neurol. 2002 Oct;17(10):745-8. PubMed | Google Scholar
- Cinciripini GS, Donahue S, Borchert MS. Idiopathic intracranial hypertension in prepubertal pediatric patients: characteristics, treatment and outcome. Am J Ophtalmol. 1999 Feb;127(2):178-82. PubMed | Google Scholar
- Salman MS, Kirkham FJ, MacGregor DL. Idiopathic "Benign" Intracranial Hypertension: Case Series and Review. Journal of Child Neurology. 2001 Jul;16(7):465-70. PubMed | Google Scholar
- Phillips PH, Repka MX, Lambert SR. Pseudotumor Cerebri in Children. J AAPOS. 1998 Feb;2(1):33-8. PubMed | Google Scholar
- Friedman DI, Jacobson DM. Idiopathic intracranial hypertension. J Neuroophthalmol. 2004 Jun;24(2):138-45. PubMed | Google Scholar
- Gaier ED, Gena Heidary. Pediatric Idiopathic Intracranial Hypertension. Semin Neurol. 2019 Dec;39(6):704-710. PubMed | Google Scholar
- Soler D, Cox T, Bullock P, Calver DM, Robinson RO. Diagnosis and management of benign intracranial hypertension. Arch Dis Child. 1998 Jan;78(1):89-94. PubMed | Google Scholar
- Rangwala Lubaina M, Liu Grant T. Pediatric Idiopathic Intracranial Hypertension. Surv Ophthalmol. 2007 Nov-Dec;52(6):597-617. PubMed | Google Scholar
- Chern JJ, Tubbs RS, Gordon AS, Donnithorne KJ, Oakes WJ. Management of pediatric patients with pseudotumor cerebri. Childs Nerv Syst. 2012 ; 28(04):575-578. PubMed | Google Scholar
- Hadas Stiebel-Kalish, Yuval Kalish, Moshe Lusky, Dan Gaton D, Rita Ehrlich, Avinoam Shuper. Puberty as a risk factor for less favorable visual outcome in idiopathic intracranial hypertension. Am J Ophthalmol. 2006 Aug;142(2):279-83. PubMed | Google Scholar