La hyalinose segmentaire et focale à l´Hôpital Général de Référence de Niamey, Niger
Djibrilla Gani Tondou, Aichatou Balaraba Abani Bako, Oumarou Ali Diallo, Salamatou Amadou Niaouro, Habiba Salifou Boureima, Hassana Maman Nouri
Corresponding author: Djibrilla Gani Tondou, Service de Néphrologie-Dialyse, Hôpital Général de Référence, Niamey, Niger 
Received: 06 Mar 2024 - Accepted: 05 Apr 2024 - Published: 17 May 2024
Domain: Nephrology
Keywords: Hyalinose segmentale et focale, infections, toxicité, Hôpital Général de Référence de Niamey
©Djibrilla Gani Tondou et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Djibrilla Gani Tondou et al. La hyalinose segmentaire et focale à l´Hôpital Général de Référence de Niamey, Niger. PAMJ Clinical Medicine. 2024;15:5. [doi: 10.11604/pamj-cm.2024.15.5.43185]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/15/5/full
La hyalinose segmentaire et focale à l'Hôpital Général de Référence de Niamey, Niger
Segmental and focal hyalinosis at the Niamey Niger General Reference Hospital
Djibrilla Gani Tondou1,&, ![]() Aichatou Balaraba Abani
Bako2,3,
Aichatou Balaraba Abani
Bako2,3, ![]() Oumarou Ali Diallo3, Salamatou Amadou Niaouro1, Habiba Salifou Boureima2, Hassana Maman Nouri1
Oumarou Ali Diallo3, Salamatou Amadou Niaouro1, Habiba Salifou Boureima2, Hassana Maman Nouri1
&Auteur correspondant
Introduction: la hyalinose segmentaire et focale (HSF) est classée en cinq variantes histologiques. L'objectif était de déterminer les aspects clinico-biologiques, histologiques, étiologiques, thérapeutiques et évolutifs de la HSF.
Méthodes: il s'agissait d'une étude rétrospective sur 5 ans. Etaient inclus les patients qui avaient une HSF confirmée à la ponction biopsie rénale. Les résultats étaient présentés par des fréquences, moyennes et ecartype.
Résultats: vingt-six cas de HSF étaient recensés sur un total de 143 cas de glomérulopathies. L'âge moyen était de 32,54 ± 16,52 avec sex-ratio H/F de 5,5. L'œdème était le principal motif d'admission dans 57,69%. Le syndrome néphrotique était la principale indication de la ponction biopsie rénale dans 95,16%. La protéinurie moyenne était à 4,76 g/24 h, l'albuminémie moyenne = 17,11 g/l et la protidémie moyenne = 46,29 g/l. La créatininémie moyenne = 247,76 µmol/L (extrême: 46,32 et 1080). Nous avons trouvé 10 cas d'HSF de type NOS, 8 cas d'HSF collapsante, 5 cas d'HSF cellulaire, 2 cas d'HSF tip lésion et 1 cas d'HSF péri-hilaire. Les étiologies secondaires étaient dominées par l'infection par le virus hépatite B (VHB) dans 19,23% et la drépanocytose (11,54%). Le traitement étiologique avait permis la rémission dans la plupart de cas.
Conclusion: l'infection par le VHB, la drépanocytose, la toxicité due à la phytothérapie traditionnelle et le paludisme grave étaient révélées comme cause secondaire de la HSF dans cette étude. Une prise en charge bien conduite est susceptible de retarder l'évolution vers l'insuffisance rénale terminale.
Introduction: Segmental Focal Hyalinosis (SFH) is classified into five histological variants. The purpose of our study was to determine the clinico-biological, histological, etiological, therapeutic and evolutionary aspects of SFH. Methods: we conducted a retrospective study over 5 years. Patients with SFH confirmed by renal needle biopsy were included. The results were presented as frequencies, means and standard deviation. Results: twenty-six cases of SFH were identified out of a total of 143 cases of glomerulopathy. The average age of patients was 32,54±16,52, with a sex - ratio M/F of 5,5. Edema was the main reason for admission in 57.69% of cases. Nephrotic syndrome was the main indication for renal puncture biopsy in 95.16% of patients. Mean proteinuria was 4.76 g/24 h, mean albuminemia = 17.11 g/L and mean protidemia = 46.29 g/l. Mean serum creatinine = 247.76µ�mol/L (range: 46,32 and 1080). We found 10 cases of type NOS SFH, 8 cases of collapsing SFH, 5 cases of cellular SFH, 2 cases of tip lesion HSF and 1 case of peri-hilar SFH. Secondary etiologies were dominated by hepatitis B virus (HBV) infection in 19.23% and sickle cell disease (11.54%). Etiological treatment led to remission in most cases. Conclusion: HBV infection, sickle cell disease, toxicity due to traditional herbal medicine and severe malaria were revealed as secondary causes of SFH in this study. Proper management can delay the progression to end-stage renal failure.
Key words: Segmental and focal hyalinosis, infections, toxicity, Niamey General Reference Hospital
La hyalinose segmentaire et focale (HSF) est une glomérulonéphrite définie par la présence d'une lésion hyaline et scléreuse des glomérules atteignant une partie des glomérules (atteinte segmentaire) et un certain pourcentage des glomérules (atteinte focale) [1]. Dans la littérature anglo-saxonne, l'expression « focal and segmental glomerular sclerosis (FSGS) » est la plus répandue [2]. Le tableau clinico-biologique se manifeste le plus souvent par un syndrome néphrotique ou une protéinurie significative associée ou non à une hypertension artérielle, une hématurie, une insuffisance rénale. Son diagnostic est essentiellement basé sur la ponction biopsie rénale (PBR). Cinq variantes histologiques ont été distinguées: la variante classique (NOS), la variante cellulaire, la variante collapsante, la variante tip lésion, la variante péri-hilaire [1,3]. L'étiologie de la HSF peut être idiopathique, ce qui determine la forme primitive; ou secondaire à des affections rénales et extrarénales déterminant les formes secondaires. La prévalence de la HSF est variable d'un pays à un autre. Elle fut d'abord constatée aux Etats-Unis où la prévalence était de 2,5 en 1974, puis 18,5 en 1993 et constitue actuellement la première lésion histologique diagnostiquée [4]. Elle est un peu moins fréquente en Europe, 12% en Espagne; 2,2% en France en 2010 (registre rein 2010) [5]. Elle était de 19,2% en 2014 en Algérie [6] et 18% en 2018 au Maroc [7]. À Dakar au Sénégal la fréquence était de 47% entre janvier 1993 et décembre 1998, sur 115 ponctions biopsies rénales [8]. Au Niger, il s'agit de la première étude qui a été réalisée sur cette pathologie d'où l'intérêt de ce travail. L'objectif était de déterminer les caractéristiques clinico-biologiques, les aspects histologiques, étiologiques, thérapeutiques et évolutives de la HSF à l'Hôpital Général de Référence (HGR) de Niamey.
Cadre de l'étude: le Service de Néphrologie-Dialyse de l'Hôpital Général de Référence (HGR) de Niamey avait servi de cadre de l'étude.
Type de l'étude: il s'agissait d'une étude rétrospective sur une période de 5 ans allant du 1er février 2018 au 31 janvier 2023.
Participants: la population d'étude était constituée de tous les patients chez qui la ponction biopsie rénale était réalisée pour un syndrome de néphropathie glomérulaire. Etaient inclus tous les patients pris en charge pour une HSF confirmée à la ponction biopsie rénale. Les patients qui avaient une lésion autre que la HSF n'étaient pas inclus. Les données étaient collectées à travers une revue documentaire dans les dossiers des patients, les registres d'hospitalisation, le registre et le classeur des résultats de la PBR.
Variables étudiées: les variables étudiées étaient la fréquence, les caractéristiques sociodémographiques des patients, les caractéristiques cliniques, biologiques, histologiques, étiologiques, thérapeutiques et évolutives.
Analyse et traitement des données: l'analyse et le traitement des données étaient faits à l'aide des logiciels Excel 2013 et Epi-info 7.2.0.
Analyse statistique: les résultats étaient présentés par les fréquences des modalités pour les variables qualitatives et la moyenne, écart-type, maximum et minimum pour les variables quantitatives.
Confidentialité: le consentement éclairé a été signé par tous les patients avant la réalisation de la ponction biopsie rénale. L'anonymat a été respecté pendant le traitement des données et la présentation des résultats.
Durant la période de l'étude, 163 ponctions biopsies rénales étaient réalisées dont 143 cas de glomérulopathies. Vingt-six patients avaient présenté des lésions d'HSF, soit une prévalence de 18,18%. L'âge moyen des patients était de 32,54 ± 16,52 ans (extrêmes: 4 et 66 ans). La tranche d'âge de 20 à 40 ans était la plus concernée dans 11 cas (42,31%) avec une prédominance masculine dans 84,62% (sex-ratio = 5,5).
Le motif d'admission était des œdèmes de type rénal dans 15 cas (57,69%), une insuffisance rénale dans 8 cas (30,77%), une hypertension artérielle (HTA) associée à une protéinurie dans 2 cas (7,7%) et une protéinurie massive isolée dans un cas (3,84%). Le syndrome néphrotique impur était l'indication de la ponction biopsie rénale dans 14 cas (53,84%) suivi du syndrome néphrotique pur dans 11 cas (42,32%) et l'HTA associée à une protéinurie significative dans un cas. La protéinurie de 24 h moyenne était à 4,76 ± 2,83 g/24 h, l'albuminémie moyenne à 17,11 ± 6,38 g/l et la protidémie moyenne à 46,29 ± 8,66 g/l. La moyenne de la créatininémie était de 247,76µmol/L (extrême: 46,32 et 1080).
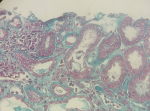
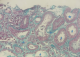
Sur le plan anatomopathologique, toutes les 5 variantes de la hyalinose segmentaire et focale étaient retrouvées chez nos patients: il s'agissait de 10 cas (38,46%) d'HSF de type NOS (classique), 8 cas (30,77%) d'HSF collapsante, 5 cas (19,23%) d'HSF cellulaire, 2 cas (7,77%) d'HSF tip lésions et un cas (3,84%) d'HSF péri-hilaire. La HSF était primitive dans 15 cas (57,69%). Les étiologies secondaires étaient dominées par l'infection par le virus de l'hépatite B (Figure 1) dans 5 cas (19,23%), la drépanocytose dans 3 cas (11,54%), la toxicité aux plantes traditionnelles (Figure 2) dans 2 cas (7,69%) et le plasmodium dans un cas (3,85%).
Parmi les 15 patients qui avaient une HSF idiopathique, le traitement avait consisté en une corticothérapie. L'évolution était marquée par une rémission complète dans 8 cas et une rémission partielle dans 6 cas. Une corticorésistance était notée dans un cas, avec évolution vers une insuffisance rénale terminale. Parmi les 5 patients avec hépatite B chronique, le traitement avait consisté en une association d´un traitement antiviral, des inhibiteurs de l'enzyme de conversion (IEC) et des corticoïdes à faible dose en cure courte (un mois). L'évolution était marquée par une rémission complète dans un cas et une rémission partielle dans 4 cas. Chez les 3 patients drépanocytaires, le traitement avait consisté à l'association hydroxyurée et IEC dans 2 cas avec rémission partielle. Dans un cas, pour des raisons d'élévation de la créatininémie, l'association hydroxyurée, IEC et corticoïde en cure courte avait permis la rémission partielle et la normalisation des chiffres de la créatininémie. Chez les deux patients dont la cause serait la phytothérapie, le traitement avait comporté à l'association IEC et corticothérapie. L'évolution était marquée par une rémission partielle dans les 2 cas. Le cas de HSF type collapsante du paludisme grave avait évolué en insuffisance rénale chronique avec mise en hémodialyse chronique.
La prévalence de 18,18% est similaire à celle d'Azouaou et al. en 2014 [6] qui avaient rapporté 18%. Cependant, Lembroutt et al. [8] avait trouvé une prévalence plus élevée de 27,48%. L'âge moyen de nos patients était de 32,54 ans et la tranche d'âge de 20 à 40 ans était la plus concernée. Ce résultat est conforme aux données de la littérature selon lesquelles la HSF est typiquement observée chez les patients entre 18 et 45 ans, sans qu'un groupe d'âge soit exempt de la maladie [6,7]. La prédominance masculine retrouvée dans notre étude a été rapportée dans la littérature [2,7]. Le syndrome néphrotique était la principale indication de la ponction biopsie rénale dans 95,16% chez nos patients. Ce résultat similaire (93%) trouvé au Sénégal [9] est supérieur au résultat de Nyirahabineza qui avait rapporté 89,4% de syndrome néphrotique au Maroc [10]. Toutes les 5 variantes de la HSF étaient retrouvées chez nos patients. La HSF de type NOS ou HSF classique était la plus fréquente dans 38,46%. Le diagnostic d'HSF est caractérisé par la présence de lésions sclérotiques classées selon la classification de Columbia 2004 et dont la variante NOS était la plus fréquente dans plusieurs séries [8,9].
Cette forme classique était suivie de la variante d'HSF collapsante qui était notée dans 30,77%. Son incidence est en constante augmentation: 11% entre 1979 à 1985; 20% de 1986 à 1989 et 24% de 1990 à 1993 dans un centre médical de Colombie [4]. La fréquence élevée de la forme collapsante dans notre étude pourrait être liée par le fait que notre population était constituée que de sujets de race noire. Cette forme est bien connue pour sa prédilection chez le sujet de race noire. Thomas et al. [11] a démontré que 91% de ses patients présentant une HSF collapsante étaient noirs. La variante d'HSF cellulaire était observée dans 19,23% dans notre étude. Ce résultat est inférieur à la fréquence de 27% trouvée par Silverstein et al. [12] mais supérieur aux fréquences de 3% de Thomas et al. [11] et 8% de Deegens et al. [13]. La variante d'HSF tip lésions était de 7,77% dans cette série. Ce résultat était nettement inférieur aux résultats trouvés par Deegens et al. [13] qui avait rapporté un taux de 37%. Ceci pourrait s'expliquer par la présence dans leurs échantillons d'une population majoritairement de races blanche et jaune. La variante d'HSF péri-hilaire était moins fréquente avec 3,84% dans notre série. Ce résultat rejoint celui de Nyirahabineza [10] qui avait retrouvé cette forme moins fréquente dans 5,8% des cas contrairement à la fréquence de 25% retrouvée par Thomas et al. [11] et Deegens et al. [13]. Quatre étiologies à savoir l'infection par le virus de l'hépatite B dans 19,23%, la drépanocytose dans 11,54% et la prise de phytothérapie traditionnelle dans 7,69% et le paludisme grave dans 3,85% étaient incriminées dans notre série. Parmi les infections, les virus sont les plus impliqués dans la HSF [2] et l'identification de la néphropathie associée au VIH a montré que la glomérulopathies collapsante pourrait être causée par une infection virale [3]. Les virus agissent directement ou indirectement sur les podocytes [7]. Une maladie rénale peut survenir chez 3 à 5% des patients atteints d'une infection chronique par le virus de l'hépatite B [14].
La HSF collapsante a été décrite en cas d'atteinte par le virus de l'hépatite B et le virus de l'hépatite B a été localisé dans les cellules mésangiales des patients avec hyalinose segmentaire et focale suggérant le VHB comme étiologie possible de cette lésion [14]. La lésion glomérulaire la plus fréquemment rencontrée au cours de la drépanocytose est la hyalinose segmentaire et focale [15]. La fréquence de 11,54% de notre série est inférieure à celle de Maude et al. [15] qui avaient rapporté 39%. Les 2 patients (7,69%) chez qui la phytothérapie semblerait être la cause de la HSF avaient déclaré avoir pris le Khaya senegalensis et le Combretum glutinosum. Certains parasites comme le plasmodium, la schistosoma mansoni et la filariose, ont également été associés à la HSF probablement en stimulant la voie de l'immunité innée de façon à induire une lésion au niveau des podocytes [2]. Les formes toxiques et virales de la HSF secondaires sont généralement associées à une protéinurie significative et le syndrome néphrotique est aussi fréquemment présent [16].
Les patients qui avaient une HSF idiopathique avaient tous reçu le protocole de la corticothérapie. Les Kidney Disease Improving Global Outcomes (KDIGO) recommandent que les patients présentant les caractéristiques cliniques et histologiques de HSF primitive doivent être traités par doses élevées d'immunosuppresseurs (initialement avec des glucocorticoïdes à forte dose) comme traitement de première intention [3]. Les patients avec hépatite B chronique avaient reçu un traitement associant antiviral (lamuvidine ou tenofovir) de posologie adaptée à la fonction rénale, IEC et corticothérapie. Dans des cas anecdotiques, le traitement antiviral a conduit à la résolution de la maladie glomérulaire prouvant le rôle causal possible du VHB dans un groupe de patients avec néphropathie à IgA et à HSF [17]. Le but réel du traitement antiviral dans la maladie rénale est l'obtention d'une rémission du syndrome néphrotique ou la protéinurie et la préservation de la fonction rénale [18]. Les analogues oraux sont efficaces dans le traitement des glomérulonéphrites associées au virus de l'hépatite B avec une possible amélioration de la créatininémie et une réduction significative de la protéinurie suggérant un contrôle de lésions glomérulaires minimes [19]. La lamuvidine a historiquement trouvé une place de choix dans les populations néphrologiques et est le traitement de choix dans le cas de virémie basse (ADN-VHB < 2000 UI/ml) associée à une courte cure de corticostéroïdes [17,19]. Les dernières méta-analyses sur le traitement de VHB associé aux glomérulopathies ont conclu sur la combinaison d'antiviral et immunosuppresseurs sans altérer la réplication du VHB ou détériorer le foie et la fonction rénale [17,18].
Dans les 3 cas des patients drépanocytaires, le traitement avait consisté à l'association hydroxyurée et IEC dans 2 cas avec rémission partielle. Dans un cas, pour des raisons d'élévation de la créatininémie, l'association hydroxyurée, IEC et corticothérapie en cure courte avait permis la rémission partielle et la normalisation des chiffres de la créatininémie. Chez les deux patients dont la cause serait la phytothérapie, le traitement avait comporté en l'association IEC et corticothérapie. L'évolution était marquée par une rémission partielle dans les 2 cas.
Limite de l'étude: cette étude qui est la première à décrire les aspects histologiques de la hyalinose segmentaire et focale au Niger présente certaines limites: 1) la collecte rétrospective des données à partir des dossiers hospitaliers peut rendre inexactes certaines données manquantes; 2) les résultats ne peuvent pas être généralisés au vu du caractère monocentrique de l'étude. Néanmoins, elle fournit des données de base qui contribueront à entreprendre des recherches dans ce domaine.
Le syndrome néphrotique est l'expression la plus fréquente de la hyalinose segmentaire et focale. L'infection par le virus de l'hépatite B, la drépanocytose, la toxicité due à la phytothérapie traditionnelle et le paludisme grave étaient révélées comme cause de HSF dans cette étude. Une prise en charge bien conduite est nécessaire afin de retarder l'évolution vers l'insuffisance rénale terminale.
Etat des connaissances sur le sujet
- La hyalinose segmentaire et focale (HSF) est une pathologie qui se manifeste le plus souvent par un syndrome néphrotique;
- La ponction biopsie rénale (PBR) pose le diagnostic: elle permet une classification anatomo-clinique et étiologique en 5 variantes histologiques;
- Au Niger, seuls les aspects clinico-biologiques étaient au premier plan pour poser le diagnostic du syndrome néphrotique; il n'existe pas de diagnostic histologique jusqu'en 2018.
Contribution de notre étude à la connaissance
- La ponction biopsie rénale (PBR) est réalisée pour la première fois au Niger à l'Hôpital Général de Référence de Niamey;
- Cette étude permet de dégager qu'à côté des causes classiques décrites dans la littérature, les infections (virales et parasitaires) comme le virus de l'hépatite B dans 19,23%, le paludisme dans 3,85% et la toxicité due à la phytothérapie traditionnelle (Khaya senegalensis et le Combretum glutinosum) dans 7,69% étaient incriminées dans l'étiologie de la HSF;
- La recherche des infections doit être faite devant un tableau de syndrome néphrotique notamment en Afrique noire.
Les auteurs ne déclarent aucun conflit d'intérêts.
Conception de l´étude: Djibrilla Gani Tondou. Initiation du manuscrit: Djibrilla Gani Tondou, Aichatou Balaraba Abani Bako. Collecte des données: Hassana Maman Nouri. Analyse des données: Djibrilla Gani Tondou, Oumarou Ali Diallo, Hassana Maman Nouri. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Nos remerciements s'adressent au Docteur Hassimi Larabou, néphrologue, enseignant chercheur à la retraite pour ses corrections sur le manuscrit.
Figure 1: fibro-œdème interstitiel diffus (étoile à quatre branches) contenant un infiltrat lymphoplasmocytaire discret; nécroses épithéliales tubulaires modérées (étoile à 5 branches); microscopie optique, trichome de Masson, grossissement x 100
Figure 2: HSF classique (flèche) et souffrance épithéliale discrète (étoiles) chez un patient qui a déclaré avoir consommé du "kaya senegalensis" pour traiter l'hémorroïde; microscopie optique, trichome de Masson, grossissement x 100
- de Cos M, Meliambro K, Campbell KN. Novel Treatment Paradigms: Focal Segmental Glomerulosclerosis. Kidney Int Rep. 2022 Oct 8;8(1):30-35. PubMed | Google Scholar
- Rosenberg AZ, Kopp JB. Focal Segmental Glomerulosclerosis. Clin J Am Soc Nephrol. 2017 Mar 7;12(3):502-517. PubMed | Google Scholar
- KDIGO. Kidney disease: Improving global outcomes (KDIGO) glomerulonephritis work group. KDIGO clinical practice guideline for glomerulonephritis. Mayo Clinic. 2012. Accessed June 1, 2022.
- D'Agati VD, Kaskel FJ, Falk RJ. Focal segmental glomerulosclerosis. N Engl J Med. 2011 Dec 22;365(25):2398-411. PubMed
- Beaudreuil S, Durrbach A. La hyalinose segmentaire et focale. Bull Acad Natle Méd. 2017; 201(1-2-3): 47-69. PubMed | Google Scholar
- Azouaou L, Kaci L, Rayane T. Données épidémiologiques de la hyalinose segemtnaire et focale à Alger. Néphrol-Ther. 2015; 11(5):37.
- El Jouehari M, Flayou K, Raoundi O, Benamar L, Rhou H, Bayahia R et al. Profil anatomopathologique et évolutif de la hyalinose segmentaire et focal primitive. Néphrol-Ther. 2015; 11(5): 379. Google Scholar
- Lemrabott A, Faye M, Cissé MM, Fall K, Seck SM, Kane Y et al. Registre sénégalais des biopsies rénales: analyse descriptive de 1559 néphropathies biopsiées sur une période de 7 ans. Néphrol-Ther. 2019;15(5):273. Google Scholar
- Keita Y, Cherif Dial M, Sylla A, Tall Lemrabott A, Faye M, Moustapha Cissé M et al. Profil anatomopathologique de la hyalinose segmentaire et focale primitive chez l'enfant à Dakar: à propos de 61 cas. Néphrol-Ther. 2016;12 (5):341. Google Scholar
- Nyirahabineza A. Hyalinose segmentaire et focale: à propos de 104 cas. Thèse Méd. Faculté de Medecine et de Pharmacie. Rabah. 2016. n° M2492016.
- Thomas DB, Franceschini N, Hogan SL, Ten Holder S, Jennette CE, Falk RJ et al. Clinical and pathologic characteristics of focal segmental glomerulosclerosis pathologic variants. Kidney Int. 2006 Mar;69(5):920-6. PubMed | Google Scholar
- Silverstein DM, Craver R. Presenting features and short-term outcome according to pathologic variant in childhood primary focal segmental glomerulosclerosis. Clin J Am Soc Nephrol. 2007 Jul;2(4):700-7. PubMed | Google Scholar
- Deegens JK, Steenbergen EJ, Borm GF, Wetzels JF. Pathological variants of focal segmental glomerulosclerosis in an adult Dutch population-epidemiology and outcome. Nephrol Dial Transplant. 2008 Jan;23(1):186-92. PubMed | Google Scholar
- Kupin WL. Viral-Associated GN: Hepatitis B and Other Viral Infections. Clin J Am Soc Nephrol. 2017 Sep 7;12(9):1529-1533. PubMed | Google Scholar
- Cazenave M, Koehl B, Nochy D, Tharaux PL, Audard V. Atteintes rénales au cours de la drépanocytose. Nephrol Ther. 2014 Feb;10(1):10-6. PubMed | Google Scholar
- An De Vriese, Wetzels J, Glassock R, Sethi S, Fervenza F. Therapeutic trials in adult FSGS: lessons learned and the road forward. Nat Rev Nephrol. 2021; 17(9): 619-630. PubMed | Google Scholar
- Séhonou J, Kpossou AR, Amanda TO, Sokpon CNM, Vignon RK, Vigan J. Hépatite virale B et insuffisance rénale: prévalence et facteurs associés au Centre National Hospitalier et Universitaire de Cotonou. Pan Afr Med J. 2018; 31(1): 121. PubMed | Google Scholar
- Pipili CL, Papatheodoridis GV, Cholongitas EC. Treatment of hepatitis B in patients with chronic kidney disease. Kidney Int. 2013 Nov;84(5):880-5. PubMed | Google Scholar
- Vallet-Pichard A, Pol S. Prise en charge de l'infection par le virus des hépatites B ou C chez l'insuffisant rénal chronique. Néphrol Ther. 2015 Nov 1;11(6):507-20. PubMed | Google Scholar