Epidemiologie de la preeclampsie dans la region du grand Casablanca
Ahmed Touimi Benjelloun, Youness Benchrifi, Sakher Mahdaoui, Naima Samouh
Corresponding author: Ahmed Touimi Benjelloun, Service de Gynécologie Obstétrique, Chu Ibn Rochd, Centre Hospitalier Universitaire Ibn Rochd, Faculty of Medecine and Pharmacy, Hassan Ii University of Casablanca, Casablanca, Morocco 
Received: 15 Oct 2019 - Accepted: 19 Jan 2020 - Published: 16 Mar 2020
Domain: Obstetrics and gynecology
Keywords: Prééclampsie, épidémiologie, complication, Casablanca
©Ahmed Touimi Benjelloun et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Ahmed Touimi Benjelloun et al. Epidemiologie de la preeclampsie dans la region du grand Casablanca. PAMJ Clinical Medicine. 2020;2:112. [doi: 10.11604/pamj-cm.2020.2.112.20677]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/2/112/full
Epidémiologie de la prééclampsie dans la région du grand Casablanca
Epidemiology of preeclampsia in Casablanca
Ahmed Touimi Benjelloun1,&, Youness Benchrifi1, Sakher Mahdaoui1, Naima Samouh1
1Service de Gynécologie Obstétrique, Centre Hospitalier Universitaire Ibn Rochd, Faculté de Médecine et Pharmacie, Université de Casablanca Hassan II, Maroc
&Auteur correspondant
Ahmed Touimi Benjelloun, Service de Gynécologie Obstétrique, Centre Hospitalier
Universitaire Ibn Rochd, Faculté de Médecine et Pharmacie, Université de Casablanca Hassan II, Maroc
Il s'agit d'une études observationnelle descriptive, portant sur une période de cinq années, qui s'étalent du 1er janvier 2012 au 31 décembre 2016, ayant comme l'objectif principal était d'estimer la prévalence de la prééclampsie (PE) dans la région du grand Casablanca (Maroc). Cette étude a été réalisée sur la base de l'activité du service de gynécologie-obstétrique du centre hospitalier universitaire Ibn Rochd de Casablanca au Maroc, où 1034 cas de prééclampsie ont été colligés. Durant la période d'étude, 14719 femmes ont accouché dans notre structure, pendant cette même période, nous avons recensé 1034 cas de prééclampsie. La prééclampsie était plus fréquemment rencontrée dans la tranche d'âge 30-39 ans (46%), il s'agissait le plus souvent de primigestes (57%). Dans notre série, les complications maternelles étaient représentées par l'hématome rétro-placentaire (HRP) dans 100cas (9,67%) dont 30 ont développé une coagulation intra vasculaire disséminée (CIVD), l'éclampsie dans 63 cas (6%), le HELLP syndrome dans 24 cas (2,3%). Les principales complications fœtales étaient représentées par la mort fœtale in utero dans 96 cas soit 9,3% (dont 40 étaient en rapport avec un HRP), la prématurité dans 88 cas (8,5%). Le taux de 7% retrouvé dans notre série est élevé par rapport à la prévalence globale de la prééclampsie qui est chiffrée entre 3 et 5% des grossesses dans le monde. L'absence de consultation pré natale, la sensibilisation des femmes quant à la grossesse expliquent que les pré-éclamptiques arrivent à des stades avancés des complications.
This is a five-year, descriptive, observational study from January 1st, 2012 to December 31st, 2016, with the primary objective of estimating the prevalence of preeclampsia (PE) in the region of greater Casablanca (Morocco). This study was carried out on the basis of the activity of the Gynecology-Obstetrics Department of the Ibn Rochd University Hospital Center in Casablanca, Morocco, where 1034 cases of pre-eclampsia were collected. During the study period, 14719 women gave birth in our structure. During the same period, we recorded 1034 cases of pre-eclampsia. Preeclampsia was more common in the age group 30-39 years (46%), most often primigest (57%). In our series, maternal complications were represented by retroplacental hematoma (HRP) in 100 cases (9.67%), of which 30 developed disseminated intravascular coagulation (DIC), eclampsia in 63 cases (6%), the HELLP syndrome in 24 cases (2.3%). The main fetal complications were represented by fetal death in utero in 96 cases i.e. 9.3% (40 of which were related to HRP), prematurity in 88 cases (8.5%). The rate of 7% found in our series is high compared to the global prevalence of preeclampsia which is between 3 and 5% of pregnancies in the world. The lack of pre-natal consultation and women's awareness of pregnancy explain that pre-eclamptics arrive at advanced stages of complications.
Key words: Preeclampsia, epidemiology, complication, Casablanca
La pré-éclampsie est une affection multi-systémique de la femme enceinte, caractérisée par une dysfonction placentaire et vasculaire maternelle. Bien qu´en voie de régression dans les pays développés grâce au bon suivi des grossesses, la mortalité maternelle est considérée comme un problème majeur de santé publique dans le monde. Sa physiopathologie est actuellement mieux expliquée, du moins en ce qui concerne son versant maternel, faisant intervenir notamment la sécrétion par le placenta de quantités excessive de facteurs anti-antigéniques solubles à l´origine d´un dysfonctionnement endothéliale systémique maternelle. La pré-éclampsie est responsable de 60000 décès dans le monde entier [1]. Elle constitue la deuxième cause de mortalité maternelle dans les pays développés après la maladie thromboembolique; dans notre pays, elle vient en troisième rang après l´hémorragie et l´infection d´après les données des statistiques du ministère de la santé publique au Maroc réalisées en 2003 et en deuxième rang après l´hémorragie de la délivrance en 2007 [2]. Au Maroc le diagnostic tardif, au stade de complications obstétricales, l´inadéquation des indications thérapeutiques et l´insuffisance des moyens de réanimation expliquent la gravité particulière de la prééclampsie qui figure parmi les principales causes de mortalité maternelle et périnatale. C´est pour améliorer ce pronostic que nous avons mené une étude de type analyse situationnelle au niveau du CHU Ibn Rochd de Casablanca pour préciser le profil épidémiologique de la prééclampsie, apprécier la qualité de la prise en charge et évaluer les facteurs de risque de complications liés à notre pratique.
Cette étude observationnelle de type descriptive de la pré éclampsie au Maroc porte sur une période de cinq années, qui s´étalent du 1er janvier 2012 au 31 décembre 2016. Elle a été réalisée sur la base de l´activité du service de gynécologie-obstétrique du centre hospitalier universitaire Ibn Rochd de Casablanca au Maroc, où 1034 cas de prééclampsie ont été colligés. Par rapport à l´organisation de la pyramide sanitaire au Maroc, c´est une maternité de référence de niveau III fréquentée par des populations plus ou moins défavorisées. Les patientes étaient reçues au service des urgences où les premiers traitements étaient institués. En fonction de leur état clinique, de leur situation obstétricale et de l´évolution observée sous traitement, elles étaient gardées en salle d´accouchement pour les besoins de la parturition ou transférées au niveau de l´unité de réanimation ou au service pour le suivi. Après l´accouchement, un suivi post-natal était effectué pour les mères à la consultation. Les données ont été collectées à partir des archives papiers du service. Pour inclure les patientes, nous avons retenu deux critères définis par le groupe II de la classification du National High Blood Pressure Education Program of United States. Une hypertension artérielle systolique supérieure ou égale à 140 mmHg et/ou une pression artérielle diastolique supérieure ou égale à 90 mmHg et une protéinurie supérieure ou égale à deux croix à la bandelette urinaire et/ou un dosage dans les urines collectées en 24 heures.
Les critères de non inclusions sont les antécédents d´hypertension artérielle (HTA) chronique, l´HTA découverte avant 20 SA et les antécédents de maladie rénale chronique (MRC). Nous avons particulièrement étudié les données épidémiologiques, cliniques, thérapeutiques et évolutives de la préeclampsie. Les facteurs de risque de prééclampsie considérés étaient ceux rapportés dans la littératures: antécédents personnels d´HTA gestationnelle, de diabète sucré de type 1 ou 2, ou de maladie auto-immune; primigestité, âge > 40ans, IMC > 35 kg/m2, intervalle entre les grossesses > 10 ans; histoire familiale d´HTA gestationnelle; grossesse multiple. Nous avons aussi étudié les principales complications qui étaient les suivantes: décès maternel, complications neurologiques (éclampsie, accident vasculaire cérébral « AVC », encéphalopathie hypertensive), cardio-respiratoires (œdème pulmonaire « OAP », détresse respiratoire aiguë « DRA » nécessitant une intubation, syndrome coronaire aigu), hématologiques (thrombopénie, coagulation intravasculaire disséminée), rénales (créatininémie > 150 mol/L, dialyse), hépatiques (cytolyse avec ALAT > 70 UI/L, hématome sous-capsulaire, HELLP syndrome « hémolyse, thrombopénie, cytolyse hépatique »), obstétricales (hématome rétroplacentaire « HRP », hémorragie majeure du post-partum « collapsus, ou chute de l´hémoglobine > 3 points ou transfusion sanguine) et fœtales (mort in utero, prématurité spontanée ou iatrogène « accouchement avant 37 SA », retard de croissance intra-utérin [RCIU] « poids de naissance < au 10e percentile pour l´âge gestationnel »).
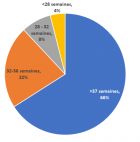
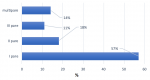
Durant la période d´étude, 14719 femmes ont accouché dans notre structure, pendant cette même période, nous avons recensé 1034 cas de prééclampsie. Le taux de prééclampsie représente ainsi 7% des accouchements. La prééclampsie était plus fréquemment rencontrée dans la tranche d´âge 30-39 ans (46%), suivie de la tranche d´âge 20-29 ans (39,6%). L´âge moyen des patientes était de 29,9% ans avec des extrêmes de 16 et 46 ans; on observait deux pics qui concernaient les tranches d´âge 30-39 ans (46%) et 20-29 ans (39,6%) (Figure 1). Il s´agissait le plus souvent de primigestes (57%), les multipares étaient faiblement représentées (25%) (Figure 2). L´étude de l´aspect morphologique et l´évaluation du rapport poids/taille avaient montré que 39,5% des patientes étaient en surpoids et 39% obèses. Quatre vingt pourcent (80%) des patientes avaient un faible niveau de revenu. Sur le plan obstétrical, 140 présentaient des antécédents obstétricaux pathologiques (13,5%), notamment à type d´avortement (77 cas), de mort fœtale in utero (41 cas), de prééclampsie (14 cas). Les patientes avaient bénéficié de plusieurs consultations prénatales (CPN) dans 175 cas (17%); le nombre moyen de consultation prénatale était de 2, avec des extrêmes de 1 et 6. L´hypertension artérielle était découverte pour la première fois le plus souvent après la trente-sixième semaine (66%) parfois entre la trente-deuxième semaine et la trente sixième semaine (22%), parfois entre la vingt-huitième semaine d´aménorrhée et la trente-deuxième semaine (8%) et rarement avant la vingt-huitième semaine (4%).
Huit-cent-vingt (820) patientes (79%) ont été référées d´une structure niveau I ou II et 214 patientes (21%) avaient consulté d´elles-mêmes devant l´apparition ou l´aggravation d´une symptomatologie fonctionnelle. Dans 96% des cas, au moment de l´admission au niveau du CHU, la grossesse était au troisième trimestre, avec en majorité un terme théorique supérieure à 37 SA et des extrêmes de 20 et 42 SA. L´hypertension artérielle était sévère (pression artérielle diastolique supérieure à 110 mmHg) chez 33% des patientes. La pression artérielle diastolique moyenne était de 120 mmHg et la pression artérielle systolique moyenne était de 167 mmHg. Cette hypertension était associée à une protéinurie supérieure ou égale à 2 croix à la bandelette urinaire. Sur le plan obstétrical, l´examen objectivait une grossesse mono-fœtale dans 96% des cas. La grossesse était évolutive dans 990 cas (95,7%). Cinquante-huit patientes (5,6%) étaient admises dans un état d´éclampsie du pré-partum. Dix-neuf patientes (1,8%) admises dans un tableau d´hématome retro-placentaire, et soixante-douze patientes avaient des signes cliniques de gravité: douleurs épigastriques dans dix cas des céphalées et hyper réflectivité dans vingt-huit cas, des bourdonnements d´oreille dans dix-neuf cas, dix-neuf patientes avaient des troubles de conscience et trois patientes avaient des troubles visuels. Dans 36% des cas, les patientes avaient déjà débuté leur travail au moment de l´admission et une rupture prématurée des membranes était notée dans 16% des cas.
Sur le plan paraclinique, les principaux examens biologiques demandés étaient les suivants: la numération formule sanguine, l´exploration de la coagulation, de la fonction rénale, de la fonction hépatique, le dosage de l´uricémie et de la protéinurie des 24 heures. A l´hémogramme on a trouvé une anémie chez 257 patientes (24,8%), une thrombopénie chez 98 patientes (9,4%). Le bilan hépatique a objectivé une cytolyse hépatique chez 51 patientes (5%). Le bilan d´hémostase a objectivé une CIVD biologique chez 30 patientes (2,9%). Le bilan rénal a objectivé une insuffisance rénale chez 15 patientes (1,5%). La protéinurie des 24 heures était supérieure ou égale à 3 g dans 63 cas (6%). Dans le contexte de l´urgence, les antihypertenseurs injectables étaient les plus utilisés en première intention (174 patientes). Il s´agissait notamment des inhibiteurs calciques la nicardipine. Parmi les anti-hypertenseurs administrés par voie orale, l´alphaméthyldopa était la plus prescrite (49%), le plus souvent en relais des hypertenseurs injectables. L´alphaméthyldopa était associé à la nicardipine per os chez 323 patientes (31%). En cas de survenue d´une éclampsie, en plus des antihypertenseurs injectables, les patientes étaient traitées avec des anti-convulsivants à type de diazépam et/ou de sulfate de magnésium. Les diurétiques ont été utilisés chez 20 patientes dans le traitement de l´œdème aigu du poumon, de l´anurie au cours de l´hématome rétroplacentaire ou de l´insuffisance cardiaque globale. Le sulfate de magnesium est utilisé aussi dans la prévention de l´éclampsie dans les prééclampsies sévères.
Dans notre série, les complications maternelles étaient représentées par l´hématome rétroplacentaire (HRP) dans 100 cas (9,67 %) dont 30 ont développé une coagulation intra vasculaire disséminée (CIVD), l´éclampsie dans 63 cas (6%), le HELLP syndrome dans 24 cas (2,3%), l´insuffisance rénale aigue dans 15 cas (1,45%), l´œdème aigu du poumon dans 7 cas (0,67%), deux cas (0,2%) de cécité et deux cas (0,2%) d´hématome sous capsulaire du foie. Les principales complications fœtales étaient représentées par la mort fœtale in utero dans 96 cas soit 9,3% (dont 40 étaient en rapport avec un HRP), la prématurité dans 88 cas (8,5%), la souffrance fœtale aigue dans 63 cas (6%), la souffrance fœtale chronique dans 39 cas (3,7%). Le travail s´était installé spontanément chez 310 patientes (30%) alors que dans 39 cas (24,5%) nous avons procédé au déclenchement artificiel du travail. Les indications du déclenchement du travail étaient représentées par la mort fœtale in utero (35 cas) et l´hématome rétroplacentaire (4 cas). Les modes d´accouchement étaient les suivants pour les 1034 patientes concernées: 545 (52,7%) patientes ont accouché par voie naturelle dont 80 (7,73%) accouchement par ventouse obstétricale. La césarienne était indiquée chez 489 (47,3%) de nos patientes pour une cause obstétricale ou une cause liée à la pré-éclampsie. Les principales indications étaient en rapport avec un sauvetage materno-fœtal pour pré-éclampsie sévère (32%), l´éclampsie (18%), la souffrance fœtale aigue (13%) et l´hématome rétroplacentaire (6.9%).
Dans notre série, la mortalité périnatale était de 16,65% dont 96 cas (9,3%) de mort fœtal intra utérine et 76 cas de décès néonatal soit (7,35%). La prématurité était la principale cause de décès néonatal (70%), suivi de la souffrance fœtale aigue dans 17,75% des cas, puis l´infection matérno-fœtale (9,25%) et la souffrance fœtale chronique dans 3% des cas. Dans notre série trente-six patientes ont été transfusées. Dix ont subies une triple ligature des hypogastriques, trois ont subies une ligature des artères hypogastriques et cinq ont subies une hystérectomie d´hémostase dans un contexte d´hémorragie de la délivrance après l´accouchement. Dix ont subies une hémodialyse suite à une insuffisance rénale aigue anurique. Cent-vingt patientes ont séjourné au service de réanimation. La durée d´hospitalisation en réanimation était en moyenne de 6 jours avec de extrêmes de deux et vingt-cinq jours. Nous avons noté 13 cas de décès maternel (1,25%) de 2012 à 2016 dont la cause principale était l´éclampsie du pré-partum, suivie de l´hémorragie de la délivrance.
La prévalence de la prééclampsie est diversement estimée par les auteurs. Elle varie selon la population étudiée, la définition utilisée, le niveau de développement du pays donné et de la méthode utilisée. Ceci explique la disparité des chiffres rapportés. Le taux de 7% retrouvé dans notre série est élevé par rapport à la prévalence globale de la prééclampsie qui est chiffrée entre 3 et 5% des grossesses dans le monde, avec une incidence qui serait nettement plus élevée dans les pays en développement [3]. Aux États-Unis, la prévalence serait comprise entre 0,7 et 1,5% selon les auteurs; elle serait en baisse dans ces pays par rapport aux taux enregistrés il y a une vingtaine d´années [4]. En Afrique, cette prévalence est mal évaluée; on ne dispose que de statistiques hospitalières avec des taux variant de 2,5 à 7,1% des accouchements [5]. En France, dans l´étude multicentrique sur la prévention de la prééclampsie sur plus de 3133 patientes à bas risque réalisée dans 17 centres, l´incidence de la prééclampsieé était de 1,0% (1,5% chez les nullipares et 0,7% chez les multipares) [6]. En Asie, les taux varient entre 1,4 et 4,18. Le jeune âge est remis en cause comme étant un facteur de risque déterminant. En effet, il correspondrait tout simplement à l´âge habituel au moment de la première grossesse [7]. Le rôle accordé à une certaine intolérance immunitaire maternelle dans la genèse de la prééclampsie suggère que ce soit plutôt le développement de la première grossesse qui doit être plus incriminé.
La prédominance des primigestes dans notre série (57%) est conforme aux données de la littérature qui considèrent ce facteur de risque comme l´un des plus importants. Les multipares (25% de nos patientes) sont deux fois moins nombreuses ; chez elles, un antécédent de prééclampsie connu comme facteur de risque n´est retrouvé que chez 5,4% [8]. En ce qui concerne l´hypertension artérielle, les formes d´apparition tardive après la vingt-neuvième semaine ont été les plus fréquentes (96%), conformément aux données classiques qui font de la prééclampsie une pathologie du troisième trimestre de la grossesse [9]. Les formes précoces quant à elles concernent le plus souvent des patientes à haut risque. En effet, parmi nos 14 patientes ayant des antécédents de prééclampsie, 10 (71%) avaient développé une prééclampsie précoce. La nette prédominance des formes modérées dans notre série (83%) concorde avec les données de la littérature; ou l´hypertension artérielle dans la prééclampsie est habituellement modérée. Les complications maternelles retrouvées dans notre série sont comparables à celles généralement décrites dans la littérature [10]. Leur fréquence élevée dans notre série (27%) est également retrouvée dans d´autres travaux africains, alors que dans les pays développés, ces complications sont relativement plus rares [11]. L´ensembles des facteurs de risque sont regroupés au Tableau 1. L´hématome rétroplacentaire et la première complication de la pré-éclampsie dans notre série avec un taux de 9,67%.
Donc il reste plus fréquent par rapport aux données de la littérature, ou l´hématome rétroplacentaire complique 4% des préeclampsies [12]. L´éclampsie survient dans 0,49% à 0,56% des grossesses et dans moins de 1% des cas de prééclampsie. Dans notre série, 8,5% de nos patientes ont présenté une éclampsie du pré ou du post partum [13]. Environ 10% des parturientes présentant une prééclampsie peuvent développer un HELLP syndrome [14]. Dans notre série, ce syndrome n´était présent que dans 2,3% des cas, ceci est dû très probablement à l´absence de réalisation systématique de bilans complets chez toutes nos patientes, en sachant que la définition du HELLP syndrome est une définition purement biologique. L´analyse des facteurs de risque de complications chez nos patientes montre qu´elles sont plus fréquemment associées à la primigestité, à la sévérité de l´hypertension artérielle et à la précocité de survenue de la prééclampsie. L´ensemble des complication de notre série ont été regroupés dans le Tableau 2. Le pronostic périnatal de la prééclampsie est réputé aussi très péjoratif à cause de la fréquence de la mort in utero (5 à 10%) et l´hypotrophie fœtale (15 à 20%) [15]. Notre étude n´échappe pas à cette règle avec des taux de mortalité périnatale de 166,5 pour 1000. Cette surmortalité est surtout liée à la fréquence de complications maternelles comme l´hématome rétroplacentaire et l´éclampsie. L´analyse des facteurs de risque de mortalité périnatale montre qu´elle est le plus souvent associée à la prématurité, à l´hypotrophie fœtale et à l´existence de complications maternelles.
Ces facteurs de risque sont retrouvés dans la littérature. En revanche, le niveau de la pression artérielle diastolique à l´entrée n´est pas corrélé significativement avec la mortalité périnatale, conformément au constat fait par d´autres auteurs [16]. La mortalité maternelle liée à la pré-éclampsie varie en fonction de l´équipe soignante et du lieu de l´étude. La pré-éclampsie reste la principale cause de mortalité maternelle dans le monde entier après les hémorragies, et particulièrement dans les pays en voie de développement. En Afrique Sud Saharienne (Sénégal), la pré-éclampsie représente en moyenne 12.7% des causes de décès maternel, par contre au Nigeria elle représente 4.8%. Dans les pays développés en revanche, cette létalité est de plus en plus faible, aux USA, ce taux de mortalité maternelle est de 6.4/100 000NV. Dans notre série, le taux de mortalité par pré-éclampsie est de 1,25% des cas [17]. La découverte d´une pré-éclampsie chez une parturiente impose une hospitalisation, un repos strict en décubitus latéral gauche et un bilan pour évaluer l´état maternofœtal. La baisse de la pression artérielle doit être progressive pour préserver une perfusion viscérale et placentaire satisfaisante. Les bases du traitement sont l'administration d'antihypertenseurs et la correction volumique. Le choix des traitements anti hypertenseurs et leur posologie restent fondés sur la conférence d´experts commune de 2000 [18]. Le seul bénéfice démontré du traitement antihypertenseur en cas de PE est la réduction du risque d´évolution vers l´hypertension artérielle sévère et de diminuer le risque de complications aigues maternelles (hémorragie cérébrale, éclampsie et œdème pulmonaire par insuffisance ventriculaire gauche).
Il a été montré une relation linéaire entre le niveau de la pression artérielle (PA) maternelle et le risque de survenue d´une crise d´éclampsie. Pour le fœtus, l´objectif thérapeutique n´est pas la stricte normo tension mais d´éviter les pics tensionnels et les HTA graves définies par une PA diastolique (PAD) ≥ 110mmHg, sans hypotensions iatrogènes. Aucune étude ne permet a` l´heure actuelle de définir précisément les valeurs idéales de PA à atteindre. Nos objectifs tensionnels qui ne sont pas toujours faciles à atteindre, c´est l´obtention d´une PA systolique (PAS) entre 140 et 150mmHg et d´une PAD entre 85 et 95mmHg dans la prééclampsie modérée et une PAD entre 90 et 105mmHg ou la PA moyenne (PAM) entre 105 et 125mmHg dans la prééclampsie sévère. En ce qui concerne les molécules utilisées, nos choix thérapeutiques sont comparables à ceux habituellement prescrits dans la littérature. L´antihypertenseur central comme l´alphaméthyldopa est le plus utilisé (49% de nos patientes). C´est un produit qui bénéficie d´un recul assez important, son efficacité et son innocuité est prouvée et il est également dénué d´effets secondaires sur les enfants [19]. La nicardipine qui est un antihypertenseur inhibiteur calcique de la classe des dihydropyridines est utilisé en deuxième intention (31% de nos patientes). La nicardipine a l´avantage d´être utilisable par voie intraveineuse en cas de forme sévère. Son utilisation n´empêche pas le déclenchement ou la progression du travail, malgré une action tocolytique démontrée dans la menace d´accouchement prématuré [20].
La Dihydralazine, est une molécule efficace, que nous utilisions largement il y a une dizaine d´années, mais nous l´avons abandonné à cause de sa mauvaise tolérance clinique. Nous utilisons le sulfate de magnésium depuis 2006 dans la prévention de l´éclampsie ou dans la récurrence des crises convulsives en cas de prééclampsie sévère [21,22]. Sur le plan obstétrical, la décision d´interrompre la grossesse tient compte du risque maternel et fœtal lié à la prolongation de la grossesse et du risque néonatal lié à la prématurité. Si la prééclampsie est modérée, on préconise de surveiller la grossesse jusqu´à un terme de 37 semaines d´aménorrhée et de programmer l´accouchement de préférence par voie basse ou au besoin par césarienne selon la nature de la présentation, le score de Bishop et le caractère cicatriciel ou non de l´utérus. Par contre, si la prééclampsie est sévère, l´objectif est d´atteindre 34 semaines d´aménorrhée pour procéder à une extraction de préférence par césarienne, car au-delà l´expectative n´est pas justifiée [23]. Pour améliorer le pronostic, parallèlement à la meilleure codification des indications d´interruption de la grossesse, nous devons développer la prévention primaire grâce à l´organisation d´un meilleur dépistage des femmes à risque au niveau des maternités de niveaux I et II. En effet lorsque le risque est élevé, le traitement préventif a une efficacité bien établie à travers de nombreuses études utilisant de l´acide acétylsalicylique à la dose de 100 mg par jour de la douzième à la trente-sixième semaine d´aménorrhée [24].
La prééclampsie est une pathologie gravidique relativement fréquente dans notre pratique, elle concerne une population à risque comparable à celle observée ailleurs en Afrique et dans les pays développés. Dans notre contexte de faible couverture des besoins sanitaires de la mère et de l´enfant, son pronostic est encore très péjoratif aussi bien sur le plan maternel que périnatal à cause surtout du retard diagnostique. L´interruption de la grossesse reste le seul traitement curatif à nos jours. L´amélioration du pronostic matérno-fœtal dans la prééclampsie repose essentiellement sur le dépistage et le diagnostic précoce de la maladie, la prise en charge thérapeutique médicale et obstétricale adaptée et la collaboration entre réanimateurs, obstétriciens et périnatologistes. L´absence de consultation pré natale, la sensibilisation des femmes quant à la grossesse expliquent que les pré-éclamptiques arrivent à des stades avancés des complications.
Etat des connaissances actuelle sur le sujet
- La prévalence globale de la prééclampsie est chiffrée entre 3 et 5% des grossesses dans le monde;
- En Afrique, cette prévalence est mal évaluée;
- Le jeune âge est remis en cause comme étant un facteur de risque déterminant. Les complications maternelles dans les pays développés sont rares.
Contribution de notre étude à la connaissance
- Le jeune âge est remis en cause comme étant un facteur de risque déterminant il correspondrait tout simplement à l´âge habituel au moment de la première grossesse;
- La fréquence complications maternelles retrouvées dans notre série est élevée et est également retrouvée dans d´autres travaux Africains, alors que dans les pays développés, ces complications sont relativement plus rares.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Tableau 1: facteurs de risque de prééclampsie
Tableau 2: complications maternelles et fœtales
Figure 1: répartition des patientes en fonction de l'âge gestationnel
Figure 2: répartition des patientes selon la parité
- Cissé CT, Faye Dieme ME, Ngabo D, Mbaye M, Diagne PM, Moreau JC. Indications thérapeutiques et pronostiques de l'éclampsie au CHU de Dakar. J Gynecol Obstet Biol Reprod. 2003;32(3 pt 1):239-245. PubMed | Google Scholar
- Elongi JP, Tandu B, Spitz B, Verdonck F. Influence de la variation saisonnière sur la prévalence de la prééclampsie à Kinshasa. Gynecol Obstet Fertil. 2011;39(3):132-135. PubMed | Google Scholar
- Jharzolynirina MO, Rasoloniatovo TY. Profil épidémologique des prééclamptiques et éclamptiques admises à la réanimation des adultes de la maternité de Befalatanana. Rev Anesth Reanim Med Inf. 2009;1:21-24.
- Mahmoudi N, Graves SW, Solomon CG, Repke JT, Seely EW. Eclampsia, a 13-year experience at a United States tertiary care center. J Womens Health Gend Based Med. 1999;8(4):495-500. PubMed | Google Scholar
- Wacker J, Schulz M, Fruhauf J, Chiwora FM, Solomayer E, Bastert G. Seasonal change in the incidence of preeclampsia in Zimbabwe. Acta Obstet Gynecol Scand. 1998 Aug;77(7):712-6. PubMed | Google Scholar
- Ducarme G, Herrnberger S, Pharisien I, Carbillon L, Uzan M. Eclampsie, étude rétrospective de 16 cas. Gynecol Obstet Fertil. 2009;37(1):11-17. PubMed | Google Scholar
- Lee CJ, Hsieh TT, Chiu TH, Chen KC, Lo LM, Hung TH. Risk factors for pre-eclampsia in an Asian population. Int J Gynaecol Obstet. 2000 Sep;70(3):327-33. PubMed | Google Scholar
- Lynch AM, Murphy JR, Byers T, Gibbs RS, Neville MC, Giclas PC et al. Alternative complement pathway activation fragment Bb in early pregnancy as a predictor of preeclampsia. Am J Obstet Gynecol. 2008 April;198(4):385.e1-385.e9. PubMed | Google Scholar
- Van Geen Derhysen, Benos JP, Amadou IA. Hypertension artérielle au cours du troisième trimestre de la grossesse, étude des facteurs de risques aisément identifiables et la première consultation prénatale au Niger. Rev Fr Gynécol Obstet. 1999;94(5):369-373. Google Scholar
- Subramaniam V. Seasonal variation in the incidence of preeclampsia and eclampsia in tropical climatic conditions. BMC Womens Health. 2007 Oct 15;7:18. PubMed | Google Scholar
- Ben SF, Ben SK, Grati L, Arfaoui C, Faleh R, Jmel A et al. Facteurs de risque d´éclampsie, étude cas-témoins. Ann Fr Anesth Reanim. 2003;22(10):865-8695. PubMed | Google Scholar
- Bohec C, Collet M. Hématome rétroplacentaire. Annales Françaises d'Anesthésie et de Réanimation. May 2010;29(5):e115-e119. PubMed | Google Scholar
- Mayi-Tsonga S, Akouo L, Ngou-Mve-Ngou JP, Meye JF. Facteurs de risque de l'éclampsie à Libreville (Gabon) étude de cas-témoins. Cahiers de Santés. 2006;16(3):192-200. PubMed | Google Scholar
- Bèye MD, Diouf I, Bah M, Ndoye Diop M, Kane O, Sall Ka B. Prise en charge Hellp syndrome en réanimation à Dakar. Ann Fr Anesth Reanim. 2006;25(3):291-295. PubMed | Google Scholar
- Makhseed M, Musini VM, Ahmed MA. Association of fetal gender with pregnancy-induced hypertension and pre-eclampsia. Int J Gynaecol Obstet. 1998 Oct;63(1):55-6. PubMed | Google Scholar
- Haddad B, Louis-Sylvestre C, Doridot V, ouboul C, Abirached F, Paniel BJ. Critères d´extraction fœtale dans la prééclampsie. Gynécologie Obstétrique & Fertilité. June 2002;30(6);467-473. PubMed | Google Scholar
- Thiam M, Goumbala M, Gning SB, Fall PD, Cellier C, Perret JL. Maternal and fetal prognosis of hypertension and pregnancy in Africa (Senegal). J Gynecol Obstet Biol Reprod (Paris). 2003 Feb;32(1):35-8. PubMed | Google Scholar
- Beroyz G, Casale R, Farreiros A, Palermo M, Margulies M,Voto L et al. CLASP, a randomised trial of low-dose aspirin for the prevention and treatment of pre-eclampsia among 9364 pregnant women, CLASP (Collaborative Low-dose Aspirin Study in Pregnancy) Collaborative Group. Lancet. 1994 Mar 12;343(8898):619-29. PubMed | Google Scholar
- Sibai BM. Treatment of hypertension in pregnant women. N Engl J Med. 1996;335(4):257-65. PubMed | Google Scholar
- Jannet D, Carbonne B, Sebban E, Milliez J. Nicardipine versus metoprolol in the treatment of hypertension during pregnancy: a randomized comparative trial. Obstet Gynecol. 1994;84(3):354-9. PubMed | Google Scholar
- Duley L, Henderson-Smart D. Magnesium sulphate versus diazepam for eclampsia. Cochrane Database Syst Rev. 2003;4:CD000127. PubMed | Google Scholar
- The Magpie Trial. Do women with preeclampsia, and their babies, benefit from magnesium sulfate: a randomised placebo-controlled trial. Lancet. 2002;359(9321):1877-90. PubMed | Google Scholar
- Egerman RS, Sibai BM. HELLP syndrome. Clin Obstet Gynecol. 1999;42(2):381-9. PubMed | Google Scholar
- Golding J. A randomised trial of low dose aspirin for primiparae in pregnancy, The Jamaica Low Dose Aspirin Study Group. Br J Obstet Gynaecol. 1998 Mar;105(3):293-9. PubMed | Google Scholar