Maladie de Haglund: à propos d´un cas avec revue de la littérature
Réda El Alami, Mohammed Kadiri, Ahmed El Bardouni, Mustapha Mahfoud, Mohamed Saleh Berrada
Corresponding author: Réda El Alami, Service de Traumatologie-Orthopédie, Centre Hospitalier Universitaire Ibn Sina, Université Mohamed V, Rabat, Maroc 
Received: 23 Jun 2020 - Accepted: 03 Jul 2020 - Published: 04 Sep 2020
Domain: Orthopedic surgery
Keywords: Maladie de Haglund, pied, ostéotomie, résection tubérositaire
©Réda El Alami et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Réda El Alami et al. Maladie de Haglund: à propos d´un cas avec revue de la littérature. PAMJ Clinical Medicine. 2020;4:7. [doi: 10.11604/pamj-cm.2020.4.7.24518]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/4/7/full
Maladie de Haglund: à propos d´un cas avec revue de la littérature
Haglund's disease: about a case and review of the literature
Réda El Alami1,&, Mohammed Kadiri1, Ahmed El Bardouni1, Mustapha Mahfoud1, Mohamed Saleh Berrada1
&Auteur correspondant
La maladie de Haglund est une affection mécanique courante mais encore mal comprise, résultant d´un conflit entre l´angle postéro-supérieur du calcanéum très hypertrophié et la chaussure. L'étiologie n'est pas bien connue. Une évaluation clinique et des radiographies latérales de la cheville sont généralement suffisantes pour poser le diagnostic. La maladie de Haglund fait souvent l´objet d´un traitement conservateur. L'excision chirurgicale des exostoses osseuses du calcanéum n'est requise que dans les cas résistants.
Haglund's disease is a common but still poorly understood mechanical condition, of unknown etiology, resulting from a conflict between the hypertrophic posterosuperior part of the calcaneus with the shoe. Clinical assessment as well as lateral x-rays of the ankle are usually sufficient for the diagnosis. Haglund's disease is often the subject of conservative treatment. Surgical excision of the calcaneus bone exostoses is only required in resistant cases.
Key words: Haglund's disease, foot, osteotomy, tuberosity resection
La maladie de Haglund ou calcanéum bossu a plusieurs dénominations dans la littérature : « pump bump », « high heel » ou encore « winter heel ». Elle désigne les douleurs de l'arrière pied d'origine mécanique en rapport avec un conflit entre les différents éléments de la région rétro calcanéenne. Il s'agit en fait d'un conflit pied-chaussure lié à une anomalie morphologique de la tubérosité postéro-supérieure du calcanéum avec bursite retro-calcanéenne et pré-achilléenne inflammatoire et tendinopathie achilléenne. C´est une affection handicapante surtout chez les sportifs, classiquement chez les sujets jeunes entre 15 et 30 ans, parfois même les adolescents. Elle représente une étiologie méconnue des talalgies postérieures. Son diagnostic clinique est souvent source de confusion puisque le tableau peut mimer d′autres causes de douleur de l'arrière-pied. Le traitement fait appel à des moyens médicaux et physiques permettant de lutter contre le syndrome douloureux, limiter l´inflammation et protéger le tendon calcanéen. La chirurgie réalisée après échec du traitement médical permet l´exérèse de la saillie osseuse source de conflit [1]. Nous rapportons le cas d´un patient de 17 ans atteint de la maladie de Haglund, en présentant au travers d´une revue de la littérature les caractéristiques radio-cliniques et thérapeutiques de cette pathologie.
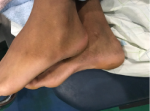
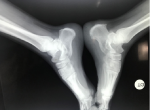
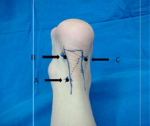
Il s´agit d'un patient de 17 ans, sans antécédent notable, adressé au CHU Ibn Sina de Rabat pour exploration d'une tuméfaction douloureuse de l'arrière pied droit. Le patient rapportait une talalgie postérieure invalidante, exagérée au chaussage et atténuée au repos, ainsi qu´une boiterie à la marche. L´examen clinique a retrouvé une tuméfaction postérieure en regard du calcanéum (Figure 1). Une radiographie standard de face et de profil en charge de la cheville a été demandée, objectivant une proéminence de l'angle postéro-supérieur du calcanéum associée à une enthésophyte de l'aponévrose plantaire (Figure 2). L'angle de Fowler et Philip était de 79°. L´échographie de la cheville a mis en évidence un épanchement du tissu sous cutanée mal limité, situé en regard de la tuméfaction palpée cliniquement sans lyse de corticale sous-jacente. Le diagnostic d'une tendinose distale pré-achilléenne (maladie de Haglund) a été évoqué. Une imagerie par résonance magnétique (IRM) a confirmé ce diagnostic, en montrant une bursite pré-achilienne (Figure 3) et un léger hypersignal T2. Il n'existait pas d'anomalie des autres ligaments de la cheville.
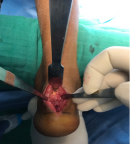
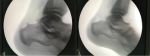
Un bilan biologique (NFS, VS, CRP) a été réalisé. Un traitement antalgique ainsi qu´une infiltration péri-tendineuse de corticoïdes (Hydrocortisone 50 mg/ 2 ml) a été administré pendant 6 mois. Toutefois, l´échec de ce traitement médical s´est soldé par une chirurgie de résection de l'angle postéro-supérieur et de l'ostéophyte inférieur du calcanéum, associée à une excision de la bourse séreuse calcanéenne. En effet, la voie d´abord a été longitudinale para-patellaire (Figure 3), la réalisation au ciseau à Os, avec exostose de la pièce opératoire. Une vérification de la disparition de la bosse rétro calcanéenne a été faite sous contrôle scopique (Figure 4). Le drain de Redon a été retiré à J2. L´ablation des fils a été faite à J15. Une prophylaxie thromboembolique par LOVENOX 0.4cc. Le patient a bénéficié d´une immobilisation plâtrée en équin pendant 3 semaines. L´évolution a été favorable après un recul de 6 mois.
Décrite par le suédois Patrick Haglund en 1928, la maladie de Haglund désigne les douleurs de l'arrière pied d'origine mécanique en rapport avec un conflit entre les différents éléments de la région rétro-calcanéenne [2]. Les exostoses postérieures du calcanéum sont des excroissances osseuses hautes de cinq à vingt millimètres, elles peuvent siéger dans l´insertion du tendon achilléen (exostose inferieure), au niveau de la bourse pré-achilléenne (exostose moyenne) ou au sommet de la grosse tubérosité (exostose supérieure). L´origine de ces exostoses peut être traumatique, inflammatoire, mais dans la majorité des cas elles sont idiopathiques. Elles sont souvent associées à une exostose sous-calcanéenne tout aussi banale. Le syndrome de Haglund est lié aux modifications morphologiques de la région rétro-calcanéenne, incriminant surtout un conflit entre la face profonde du tendon d´Achille et la tubérosité postéro-supérieure du calcanéum anormalement saillante et hypertrophiée. D´un point de vue biomécanique, cette tubérosité représente le bras de levier du tendon d´Achille et donne un avantage mécanique au triceps sural lors de la marche. Plusieurs théories étiopathogéniques ont été avancées pour expliquer cette pathologie: dysplasique, rhumatismale, malformative, ou traumatique par des microtraumatismes sont à l´origine d´une réaction sclérotique puis ostéogénique qui se manifeste par une perte de la radio-transparence de cette zone [3]. Le tableau clinique est dominé par la douleur qui apparait dès que le patient est chaussé et peut devenir chronique et permanente, gênant ainsi la marche et les activités physiques.
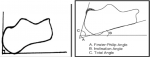
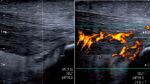
Le diagnostic est fondé sur la plainte subjective et un examen clinique qui retrouve une douleur à la palpation de la proéminence calcanéenne [3]. Cette tuméfaction a une forme arrondie se prolongeant vers le tendon calcanéen et vers les faces latérale et médiale du calcanéum. Elle est le siège d´une irritation cutanée parfois ouverte, ulcérée et infectée. Les flexions dorsales passive et plantaire résistées sont également douloureuses. Il existe plusieurs types de bursite à savoir des bursites sous cutanée rétro-achilienne et des bursites rétro-calcanéenne ou pré-achilienne. On note également des tendinites achilléennes. La radiographie standard de profil permet d´évaluer le pied creux et confirme la proéminence de l´angle postéro-supérieur du calcanéum souvent sous-estimé en raison de la présence de fibrocartilage non visible à la radiographie. La radiographie permet de rechercher plusieurs mesures que l´on retrouve dans la littérature: l´angle de Fowler Philip: normalement entre 60° et 75°; les « parallel pitch lines » de Henegan et Pavlov; le test de Denis et Hubert Levernieux; le « total angle » ou somme de l´angle de Fowler et Philip et de la pente calcanéenne (pitch angle normalement inférieur à 20°), il doit être inférieur à 90°. (Figure 5); mesure de l´angle de Chauveaux et Liet (α−β= CL). Ce dernier test est le plus utile pour indiquer une intervention chirurgicale [2]. Il correspond à la différence entre l´angle de verticalisation du calcanéum α (tangente au bord inférieur du calcanéum et horizontale) et l´angle postérieur du calcanéum β (tangente au bord postérieur du calcanéum perpendiculaire au sol et ligne unissant le point de contact de cette tangente et le sommet de la grosse tubérosité) qui est normalement inférieure à 10°. L´échographie n´est pas un examen indispensable pour le diagnostic de la maladie de Haglund. Elle peut mettre en évidence des signes d´irritation et de compression des tissus mous à type de bursite pré ou rétro-achilléenne, avec une paroi épaisse et hyper-vascularisée au Doppler couleur (Figure 6). Elle permet aussi d´étudier les lésions du tendon d´Achille allant d´une simple tendinopathie jusqu´à la rupture. L´IRM n´est pas obligatoire. Plus performante que l´échographie, elle vient en dernière intention pour mieux analyser l´état des parties molles [2]. Le traitement de cette affection fait d´abord appel à des moyens médico-physiques . L´objectif est d´assurer l´analgésie et de lutter contre la composante inflammatoire qui peut être associée. Il permet d´obtenir la guérison dans plus de 90% des cas.
Le traitement physique comprend essentiellement: le repos, permet en général un soulagement mais, même prolongé, il ne suffit pas à faire disparaitre durablement les douleurs. La rééducation a une grande place dans la prise en charge des douleurs de l´arrière pied en rapport avec la maladie de Haglund. Elle est axée sur le massage transversal du tendon d´Achille, les étirements des chaines postérieures et des gastrocnémiens que le patient doit également réaliser en auto-rééducation pendant au moins 20 minutes par jour (marches d'escaliers, postures sur plan incliné, chaussures à talon inversé pour l'intérieur...). La physiothérapie par cryothérapie et utilisation d´ultrasons est souvent utile. Le traitement orthétique est la base du traitement, il repose sur: l´adaptation des chaussures; la protection du tendon d´Achille contre le frottement de la chaussure ; la mise au repos du tendon d´Achille lors de la marche en diminuant sa tension; la correction des troubles statiques: généralement le port d´une talonnette de 1 cm permettra d´horizontaliser le calcanéum, de détendre le tendon, Le port de talonnettes viscoélastiques est souvent plus efficace que le port des orthèses plantaires car elles agissent non seulement par effet amortissant, mais également par la surélévation du talon [4]. L´hygiène de vie: l´activité sportive doit être diminuée, voire suspendue quelques temps. Les mesures à prendre sont similaires à la tendinite classique du sportif: un échauffement suffisant, une bonne hydratation, des chaussures adaptées, des étirements soigneux du triceps sural et du tendon d´Achille. Si le patient est coureur, la diminution hebdomadaire de la distance est recommandée.
Le traitement médical: les AINS par voie générale sont très efficaces, surtout en période aiguë et sont indiqués en première intention dans le traitement conservateur. Avec les AINS per os, l´autre traitement le plus utilisé reste l´infiltration locale de corticoïdes à longue durée d´action (hexatrione). Des infiltrations strictement péri-tendineuses dans la bourse séreuse rétro-calcanéenne, peuvent être réalisées sous contrôle échographique. En général, une seule injection est recommandée pour éviter le risque de rupture ou de nécrose tendineuse [4]. Les traitements locaux par mésothérapie peuvent être aussi réalisés. Le véritable apport thérapeutique récent est représenté par l´utilisation des ondes de choc extracorporelles radiales (ODCR) ou focales (ODCF). Ainsi, le traitement médical et/ou physique de première intention est la règle. Cependant, il vient difficilement à bout des symptômes, même s´il est maintenu plusieurs mois. Il est alors indiqué de recourir à une prise en charge chirurgicale [5].
Le traitement chirurgical: deux types d´interventions peuvent être réalisées, par chirurgie conventionnelle ou par arthroscopie. Résection de l'angle postéro-supérieur du calcanéum ou ostéotomie partielle; ostéotomie calcanéenne cunéiforme à base supérieure: initialement proposée par Zadek en1939, et reprise par Taylor, cette technique a pour but d'avancer l'angle postéro-supérieur du calcanéum afin de diminuer le conflit avec la face antérieure du tendon. L'excision de la bourse séreuse rétro-calcanéenne, et des gestes sur les lésions dégénératives à la face antérieure du tendon peuvent être réalisés. Certains auteurs préconisent la réalisation d´une ostéotomie associée à la résection tubérositaire. Depuis la première résection réalisée par Haglund en 1928 et la première ostéotomie réalisée par Zadek en 1939, plusieurs variantes ont été proposées. Différentes voies d´abord ont été décrites.
La voie d´abord latérale para-achilléenne en « J » ou en J inversé: la voie d´abord longitudinale latérale au tendon d´Achille : voie d´abord la plus utilisée; la voie d´abord postérieure de Fowler et Philip; la voie postéro-latérale en L ; la voie d´abord postérieure transtendineuse: Certaines techniques mini-invasives constituent une alternative thérapeutique dans les pays bien médicalisés. Il s´agit de la résection percutanée sous amplificateur de brillance ou la résection osseuse sous contrôle arthroscopique (Figure 7). Elles permettent de réduire la durée de l´intervention et les complications liées à la chirurgie à ciel ouvert [6]. Le choix entre l´ostéotomie ou la résection est dicté par le type d´anomalie architecturale, par l´importance de la déformation et la demande du patient. Quel que soit le geste chirurgical choisi, la voie arthroscopique, d´application plus récente, a l´intérêt d´un abord moins agressif et des suites opératoires plus simples par rapport aux autres voies d´abord. L´évolution est généralement favorable. Les complications post-opératoires tardives à redouter sont l´insuffisance de correction ou l´algodystrophie qui survient dans moins de 3% des cas. Afin de prévenir spécifiquement ce risque et d´en diminuer l´incidence de 50%, un traitement de vitamine C à la dose d´un gramme par jour durant 3 semaines en commençant la veille de l´intervention peut être prescrit.
La maladie de Haglund est une cause souvent méconnue de talalgies postérieures. Il faut y penser, la chercher et faire son diagnostic. L'imagerie axée sur la radiographie standard et l´écho-Doppler, quelque fois sur l'IRM, permet de confirmer le conflit calcanéo-achilléen. Le traitement, initialement médical et/ou physique, peut se solder en cas d´échec par une prise en charge endoscopique voire chirurgicale.
Les auteurs ne déclarent aucun conflit d'intérêts.
Tous les auteurs ont contribué à la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Figure 1: image clinique préopératoire
Figure 2: radiographie de profil du pied droit objectivant la tubérosité postéro-supérieure du calcanéum
Figure 3: voie d´abord longitudinale postérieure
Figure 4: contrôle scopique en peropératoire
Figure 5: à gauche, le test de Denis et Hubert Levernieux. A droite, le « total angle » ou somme de l´angle de Fowler et Philip et de la pente calcanéenne (pitch angle normalement inférieur à 20°), il doit être inférieur à 90°
Figure 6: coupes sagittales échographiques montrant un épaississement et une hyperhémie au doppler énergie de la face antérieure du tendon calcanéen, juste au-dessus du coin postérieur du calcanéum
Figure 7: les voies d'abord de la technique arthroscopique
- Haglund P. Beitrag Zur Klinik der Achillessehne. Z orthopChir.1928;49:4-7. Google Scholar
- Delagoutte JP, Gervaise A. Pathologie du tendon calcanéen. Appareil locomoteur. EMC (Elsevier Masson SAS), Paris. 2010;15-180-A-10.
- Amégninou Mawuko Yao Adigo, Néille Gbèssi Gnakadja, Yaovi Yanick Dellanh, Kokou Adambounou, Oni Djagnikpo, Lama Kegdigoma Agoda-Kousséma et al. Maladie de Haglund à propos de trois cas. The Pan African Medical journal. 2015;22:37. Google Scholar
- Smihi M, Abdelghani A, Ezzahra Af. La maladie de Haglund. Rev Mar Rhum. 2014;29:14-8.
- Philip Boulier. La mécanique de la cheville et du pied. Anatomie et biomécanique. 2014.
- Michael S, Aronow MD. Posterior heel pain (retrocalcaneal bursitis, insertional and noninsertional Achilles tendinopathy). Clin Podiatr Med Surg. 2005 Jan;22(1):19-43. PubMed | Google Scholar