Un cas inhabituel de localisation hépatique et sublinguale d´un lymphome malin non hodgkinien de type B révélant une infection à VIH-2
Moustapha Diop, Tracie Joyner Youbong, Papa Samba Ba, Rama Fatou Bintou Diop, Marie Françoise Dehou, Pape Moussa Diouf, Jacques Robert Chisten, Mouhamadou Ndiaye, Mathilde Ndèye Sarr, Ndong Essomba, Carolyn Kikudi Om´ndus, Fatou Samba Ndiaye, Khadidiatou Maimouna Ba-Fall
Corresponding author: Moustapha Diop, Services des Maladies Infectieuses et de Médecine Interne, Hôpital Principal de Dakar, Dakar, Sénégal 
Received: 07 May 2020 - Accepted: 21 May 2020 - Published: 12 Jan 2021
Domain: Infectious disease
Keywords: Lymphome malin non hodgkinien, VIH, trithérapie antirtrovirale, chimiothérapie
©Moustapha Diop et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Moustapha Diop et al. Un cas inhabituel de localisation hépatique et sublinguale d´un lymphome malin non hodgkinien de type B révélant une infection à VIH-2. PAMJ Clinical Medicine. 2021;5:12. [doi: 10.11604/pamj-cm.2021.5.12.23378]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/5/12/full
Case report 
Un cas inhabituel de localisation hépatique et sublinguale d´un lymphome malin non hodgkinien de type B révélant une infection à VIH-2
Un cas inhabituel de localisation hépatique et sublinguale d´un lymphome malin non hodgkinien de type B révélant une infection au VIH 2
An unusual case of malignant hepatic and sublingual B-cell non-Hodgkin lymphoma revealing HIV-2 infection
Moustapha Diop1,&, Tracie Joyner Youbong1, Papa Samba Ba1, Rama Fatou Bintou Diop2, Marie Françoise Dehou3, Pape Moussa Diouf1, Jacques Robert Chisten4, Mouhamadou Ndiaye1, Mathilde Ndèye Sarr1, Ndong Essomba1, Carolyn Kikudi Om´ndus1, Fatou Samba Ndiaye5, Khadidiatou Maimouna Ba-Fall1
&Auteur correspondant
Le lymphome malin non hodgkinien (LNH) représente la première tumeur chez les personnes vivant avec le VIH. La présentation clinique chez ces patients est souvent celle des formes inhabituelles de localisations extra-ganglionnaires. Nous rapportons dans cette observation le cas d´un patient de 45 ans qui présentait un syndrome d´immunodépression clinique, un ictère cutanéo-muqueux de type cholestatique, une hépatomégalie, une masse ulcérée sublinguale et une fièvre chez qui les explorations paracliniques concluaient à un lymphome malin non hodgkinien de type B associé à une infection au VIH2. L´évolution était favorable sous trithérapie antirétrovirale (TARV) associée à une chimiothérapie. Cette observation souligne la nécessité de rechercher systématiquement l´infection au VIH devant tout cas de lymphome. Elle montre aussi l´intérêt de la mise précoce sous traitement antirétroviral et chimiothérapie qui contribue à l´amélioration de la survie des patients infectés par le VIH et porteur d´un lymphome.
Malignant non-Hodgkin´s lymphoma (NHL) is the most common tumor in people with HIV. In these patients it commonly manifests clinically at unusual extranodal disease sites. We here report the case of a 45-year-old patient with clinical immunosuppression syndrome, mucocutaneous cholestatic jaundice, hepatomegaly, sublingual ulcerated mass and fever in whom paraclinic explorations showed B-cell non-Hodgkin lymphoma associated with HIV2 infection. Patient´s outcome was favorable under antiretroviral tritherapy (ART) associated with chemotherapy. This study highlights the importance of systematic screening for HIV infection in patients with lymphoma. Moreover it shows the role of early antiretroviral treatment and chemotherapy in improving survival of patients with HIV infection and lymphoma.
Key words: non-Hodgkin´s lymphoma, HIV, antiretroviral tritherapy, chemotherapy
Les lymphomes malins non-hodgkiniens (LNH) constituent un groupe hétérogène de proliférations malignes des cellules lymphoïdes d´origine extra médullaire. Plus de 60% des localisations des LNH sont ganglionnaires avec une prédominance axillaire et cervicale [1, 2]. Mais des formes initiales extra-ganglionnaires sont possibles et les sites les plus fréquemment observés sont la peau et le tube digestif, en particulier l´estomac et l´intestin grêle [2]. Bien qu´étant en baisse considérable chez les patients vivant avec le VIH (PvVIH) depuis l´avènement de la trithérapie antirétrovirale (TARV), le LNH reste la première tumeur chez ces patients avant la maladie de Kaposi [3, 4]. La présentation clinique classique chez ces PvVIH est celle des formes inhabituelles de localisations extra-ganglionnaires (cavité buccale, anus et rectum, nez, testicules et tissus mous) [5, 6]. Nous rapportons dans cette observation un cas de localisation hépatique et sublinguale d´un lymphome malin non hodgkinien de type B révélant une infection au VIH-2.
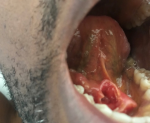
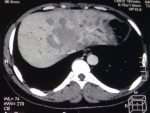
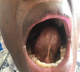
Un patient de 45 ans était hospitalisé au Service des Maladies Infectieuses et Tropicales de l´Hôpital Principal de Dakar (HPD) au mois de juillet 2018 pour une coloration jaune des muqueuses et des téguments, une douleur abdominale et des vomissements. Ce tableau clinique évoluait dans un contexte d´altération de l´état général avec un amaigrissement de 10 kg en 3 mois, de fièvre et de sueurs vespéro-nocturnes. Ses antécédents étaient marqués par une maladie ulcéreuse gastro-duodénale qui serait traitée et suivie depuis plus de 15 ans. L´examen physique retrouvait un syndrome d´immunodépression clinique, un ictère cutanéo-muqueux de type cholestatique, une hépatomégalie hétérogène douloureuse sans splénomégalie ni adénopathies périphériques, une masse ulcérée sublinguale d´environ 3 cm de grand axe (Figure 1), une fièvre à 38,1ºC et un indice de masse corporelle à 19 kg/m2. Les explorations biologiques montraient une cholestase (bilirubine totale = 19,5 x N, bilirubine libre = 6,8 x N, bilirubine conjuguée = 65 x N, GGT = 6,9 x N, un taux de prothrombine à 30%), une cytolyse hépatique (ALAT = 2 x N, ASAT = 5 x N), un taux de LDH élevé à 1436UI/L, une hyponatrémie à 122 mEq/L et une hypokaliémie à 2,6 mEq/L. L´hémogramme montrait une anémie à 11,4 g/dl hypochrome microcytaire et une thrombocytose à 473 000 éléments/mm3. La glycémie à jeun, la calcémie, l´azotémie et la créatininémie étaient normales. La tomodensitométrie (TDM) abdominale mettait en évidence une hépatomégalie non dysmorphique hétéro-nodulaire avec une masse tissulaire de 7 cm de grand axe du hile infiltrant les segments IV et V (Figure 2). L´examen histologique de la biopsie hépatique concluait à un lymphome malin non hodgkinien de type B diffus à grandes cellules (DLBCL) (Figure 3). Le bilan d´extension paraclinique ne retrouvait pas d´autres anomalies suspectes de LNH. La sérologie rétrovirale était positive au VIH-2 et le taux de LTCD4 était à 145 éléments/mm3. La recherche de co-infections (hépatite virale B, hépatite virale C, toxoplasmose et syphilis) était négative. Le patient a été mis sous trithérapie antirétrovirale (TDF-FTC-ATV/r) pendant une semaine puis une chimiothérapie y a été associée avec un protocole CHOP (cyclophosphahamide : 750 mg/m2, hydroxydoxorubicine : 50mg/m2, vincristine : 1 mg/m2, prednisone : 40 mg/m2 de J1 à J5) pour un total de 6 cures espacées de 21 jours. Une bonne évolution clinico-biologique a été observée après la 3e cure (Figure 4).
Depuis l´avènement de la trithérapie antirétrovirale, on note une diminution considérable des infections opportunistes chez les PvVIH et les cancers, qu´ils soient classés ou non, deviennent de plus en plus des circonstances de découverte de l´infection à VIH [5, 7]. Le LNH est le premier cancer chez les PvVIH représentant 21,5% de toutes les tumeurs retrouvées au cours du VIH, même si leur incidence a considérablement diminué avec les avancées thérapeutiques antirétrovirales [3]. L´augmentation du risque de survenue d´un LNH est clairement établie lors de l´infection à VIH au stade Sida mais aussi lors des autres causes d´immunodépression comme les maladies de système, la chimiothérapie au long cours et la transplantation d´organe [8]. Les 3 principaux facteurs favorisant la survenue du LNH au cours de l´infection à VIH sont le dysfonctionnement immunitaire, les virus oncogènes tels que l´Epstein Barr Virus (EBV), l´herpès virus humain type 8 (HHV8) et les anomalies moléculaires et cytogénétiques secondaires à l´infection rétrovirale [5]. La présentation clinique habituelle du LNH chez les patients non infectés par le VIH est ganglionnaire avec une prédominance axillaire et cervicale [1, 2]. Quelques cas rares de localisation extra-ganglionnaires (mandibule, épaule, sein, etc.) ont été publiés dans la littérature et surviennent souvent chez les PvVIH sévèrement immunodéprimés [2, 6, 9, 10]. Comme chez notre patient, les signes cliniques révélateurs d´un LNH hépatique sont : la douleur de l´hypochondre droit, l´ictère, l´altération de l´état général, la fièvre et/ou l´hépatomégalie [1].
Les LNH primitifs du foie restent rares et représentent moins de 1% des cas de lymphomes extranodaux [1]. Chez notre patient, devant la coexistence de lésions sublinguales et hépatiques, il était difficile d'affirmer le caractère primitif ou secondaire du lymphome. tomodentométrie (TDM) a un grand apport dans le diagnostic des lymphomes extraganglionnaires et montre une hypodensité unique ou multiple par rapport au parenchyme sous-jacent sans rehaussement après injection de produit de contraste [1, 11]. Mais seul l´examen histologique après biopsie scannoguidée permet de confirmer le diagnostic d´un LNH en montrant une prolifération diffuse de cellules B lymphomateuses de grande taille [12]. Les lymphomes diffuses à grandes cellules ("de novo" ou secondaire à un autre type de lymphome) représentent 30 à 40% des lames de l´adulte et peuvent survenir dans un contexte d´immunodépression [13]. Le traitement des PvVIH porteur de LNH repose essentiellement sur la mise sous TARV associée à une chimiothérapie de type rituximab + CHOP [5, 14, 15]. Cependant, du fait d´un surrisque d´infections montré dans certaines études chez les patients très immunodéprimés [5], notre patient a été mis sous CHOP pour les trois premières cures. Avec l´ère de la trithérapie antirétrovirale, l´espérance de vie des PvVIH porteurs de LNH est nettement améliorée avec une médiane de survie proche de celle des patients non infectés par le VIH. Les facteurs de mauvais pronostic sont le taux de CD4 bas, la charge virale élevée, l´âge avancé et le sexe masculin [5, 14].
Ce cas clinique souligne la nécessité de rechercher systématiquement l´infection au VIH devant tout cas de lymphome et faire le bilan d´extension de la tumeur quel que soit sa localisation. La prise en charge précoce par un traitement antirétroviral et une chimiothérapie permet une très bonne rémission du lymphome et une amélioration de l´espérance de vie des patients infectés par le VIH et atteints de LNH.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont contribué à la rédaction de cette observation. Tous les auteurs ont lu et approuvé la version finale de ce manuscrit.
Figure 1 : tumeur ulcérée sublinguale
Figure 2: masse tissulaire
de 7 cm de grand axe du hile infiltrant les segments IV et V, multiples nodules
hétérogènes sur un foie hypertrophié non dysmorphique
Figure 3: résultats
de l´examen histologique de la pièce de biopsie hépatique: A) prolifération diffuse de grandes cellules (HE, grossissement x 40); B) immunomarquage positif au CD20 (grossissement x 5); C) immunomarquage positif au BCL6 (grossissement x 5); D) immunomarquage positif au bcl2 (grossissement x 5)
Figure 4: régression totale de la tumeur sublinguale après la 3e cure de chimiothérapie
- Cazals-Hatem D. Lymphomes hépatiques. Hépato-Gastro & Oncologie Digestive. 2007;14(4):287-294. PubMed | Google Scholar
- Walter T, Béziat C, Miailhes P, Scalone O, Lebouché B, Trepo C. Lymphome non hodgkinien primitif du foie chez un patient infecté par le VIH : à propos d´une observation. Rev Med Interne. 2004;25(8):596-600. PubMed | Google Scholar
- Guiguet M, Boué F, Cadranel J, Lang JM, Rosenthal E, Costagliola D, Clinical Epidemiology Group of the FHDH-ANRS CO4 Cohort. Effect of immunodeficiency, HIV viral load, and antiretroviral therapy on the risk of individual malignancies (FHDH-ANRS CO4): a prospective cohort study. Lancet Oncol. 2009;10(12):1152-1159. PubMed | Google Scholar
- Bohlius J, Schmidlin K, Costagliola D, F�tkenheuer G, May M, Caro-Murillo AM, Miro JM et al. Incidence and risk factors of HIV-related non-Hodgkin's lymphoma in the era of combination antiretroviral therapy: a European multicohort study. Antivir Ther. 2009;14(8):1065-107. PubMed | Google Scholar
- Martinez V. Lymphomes associés à l´infection par le VIH. La lettre de l´infectiologue. 2011;26(5):180-183. Google Scholar
- Neerupakam M, Prakash J, Koduri S, Vishnubhatla T. Non-Hodgkin's lymphoma of the mandible in HIV patient - a rare case report. Contemp Clin Dent. 2018;9(1):110-113. PubMed | Google Scholar
- Gobert A, Veyri M, Poizot-Martin I, Lavolé A, Solas C, Paliche R et al. Cancer et VIH : actualités 201. Bulletin du Cancer. 2018;105(3):256-262.
- Shankland KR, Armitage JO, Hancock BW. Non-Hodgkin lymphoma. The Lancet. 2012;380(9844):848-857. PubMed
- Marotta D, Sgambato A, Cerciello S, Magarelli N, Martini M, Larocca LM et al. Soft tissue non-Hodgkin lymphoma of shoulder in a HIV patient : a report of a case and review of the literature. World J Surg Oncol. 2008;6(1):111. PubMed | Google Scholar
- Meklaa A, El Kharass A. Lymphome malin non hodgkinien du sein et VIH : à propos d´un cas. Pan Afr med J. 2017 May 10;27:27. PubMed | Google Scholar
- Tychyj-Pinel C, Ricard F, Giammarile F. TEP/TDM au FDG et bilan initial des lymphomes : du diagnostic au pronostic. Médecine nucléaire. 2011;35(1):8-20. Google Scholar
- Bruneau J, Canioni D, Molina TJ. Révision 2016/2017 de la classification OMS des hémopathies lymphoïdes matures : ce qui va changer dans la pratique quotidienne. Revue Francophone des Laboratoires. 2017;2017(488):39-48. Google Scholar
- Swerdlow SH, Campo E, Harris NL, Jaffe ES, Pileri SA, Stein H et al. World Health Organization classification of haematopoietic and lymphoid tissues. Lyon: IARC Press. 2008;233-268.
- Sparano JA, Lee JY, Kaplan LD, Levine AM, Ramos JC, Ambinder RF et al. Rituximab plus concurrent infusional EPOCH chemotherapy is highly effective in HIV-associated B-cell non-Hodgkin lymphoma. Blood. 2010;115(15):3008-3016. PubMed | Google Scholar
- Rossi C, Bastie JN. Actualités thérapeutiques dans les lymphomes non hodgkiniens et le lymphome de Hodgkin. Rev Med Interne. 2019;40(4):246-254. PubMed | Google Scholar
Search
This article authors
On Pubmed
On Google Scholar
Citation [Download]
Navigate this article
Similar articles in
Key words
Tables and figures
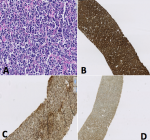 Figure 3: résultats de l´examen histologique de la pièce de biopsie hépatique : A) prolifération diffuse de grandes cellules (HE, grossissement x 40) ; B) immunomarquage positif au CD20 (grossissement x 5) ; C) immunomarquage positif au bcl6 (grossissement x 5) ; D) immunomarquage positif au bcl2 (grossissement x 5)
Figure 3: résultats de l´examen histologique de la pièce de biopsie hépatique : A) prolifération diffuse de grandes cellules (HE, grossissement x 40) ; B) immunomarquage positif au CD20 (grossissement x 5) ; C) immunomarquage positif au bcl6 (grossissement x 5) ; D) immunomarquage positif au bcl2 (grossissement x 5)