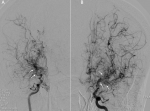
La maladie de Moya-Moya chez l´enfant: à propos de deux cas
Hajar Bettach, Meriam Haloua, Nizar El Bouardi, Badr Alami, Moulay Youssef Alaoui Lamrani, Mustapha Maâroufi, Meryem Boubbou
Corresponding author: Hajar Bettach, Service de Radiologie Mère Enfant, CHU Hassan II, Faculté de Médecine et de Pharmacie de Fès, Fès, Maroc 
Received: 01 Dec 2021 - Accepted: 06 Jan 2022 - Published: 21 Jan 2022
Domain: Neuroradiology,Pediatric neurology
Keywords: Maladie de Moya-Moya, enfant, imagerie, cas clinique
©Hajar Bettach et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Hajar Bettach et al. La maladie de Moya-Moya chez l´enfant: à propos de deux cas. PAMJ Clinical Medicine. 2022;8:16. [doi: 10.11604/pamj-cm.2022.8.16.32653]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/8/16/full
La maladie de Moya-Moya chez l´enfant: à propos de deux cas
Moya-Moya disease in children: about two cases
![]() Hajar Bettach1,&,
Hajar Bettach1,&, ![]() Meriam Haloua1,
Meriam Haloua1, ![]() Nizar El Bouardi1, Badr Alami, Moulay Youssef Alaoui Lamrani 1, Mustapha Maâroufi, Meryem Boubbou1
Nizar El Bouardi1, Badr Alami, Moulay Youssef Alaoui Lamrani 1, Mustapha Maâroufi, Meryem Boubbou1
&Auteur correspondant
La maladie de Moya Moya (MMM) est une artériopathie cérébrale chronique d´étiologie indéterminée, caractérisée par des lésions sténo-occlusives de la terminaison des artères carotides internes intracrâniennes et la partie proximale des artères du polygone de Willis avec développement d´un fin réseau vasculaire anomal compensatoire. Elle touche l´enfant et l´adulte jeune, et présente une cause fréquente d´accident vasculaire cérébral chez l´enfant, l´imagerie joue un rôle fondamental dans le diagnostic, la stratégie thérapeutique et le suivi. Son diagnostic est établi essentiellement par l´angiographie. L´IRM non invasive et non irradiante occupe une place fondamentale dans le suivi de cette maladie. Le pronostic de la MMM est réservé, en l´absence de traitement, les symptômes s´aggravent et le risque d´AVC augmente. Des techniques de revascularisation chirurgicale semblent améliorer la perfusion cérébrale. Nous rapportons le cas de trois enfants de la maladie Moya-Moya.
Moya Moya disease (MMD) is a chronic cerebral arteriopathy of indeterminate etiology characterized by stenocclusive lesions of the terminal portion of intracranial internal carotid arteries and the proximal part of the circle of Willis arteries associated with the development of an abnormal compensatory fine vascular network. It affects children and young adults, and is a frequent cause of stroke in children. Imaging plays a fundamental role in diagnosis, treatment strategy and follow-up. Diagnosis is mainly based on angiography. Non-invasive, non-irradiated MRI plays a key role in monitoring. Prognosis is guarded and, in the absence of treatment, symptoms worsen and the risk of stroke increases. Surgical revascularization appears to improve cerebral perfusion. We here report three cases of Moya-Moya disease in children.
Key words: Moya-Moya disease, neuropediatrics, imaging, case report
La maladie de Moya-Moya est une artériopathie intracrânienne chronique rare d´origine indéterminée, caractérisée par la présence de lésions sténo-occlusives de la bifurcation des artères carotides internes terminales, avec présence d´un réseau néo-vasculaire à proximité réalisant un aspect en (volutes de fumée) d´où le nom japonais Moya-Moya. La maladie a été décrite au Japon en 1955 par « Takeushi et Shimizu » et fut nommée Moya « Suzuki et Takaku » en 1969 [1]. Les manifestations cliniques de cette maladie sont diverses, et se présentent essentiellement par un accident vasculaire cérébral (AVC) ischémique transitoire ou constitue chez la population pédiatrique et un AVC hémorragique chez l´adulte jeune [2]. L´imagerie joue un rôle fondamental dans le diagnostic positif, l´établissement d´un bilan pré-thérapeutique et assurer le suivi de la maladie. L´angiographie reste le gold standard pour le bilan anatomique de la maladie, tandis que l´IRM non invasive et non irradiante occupe une place dans le suivi surtout chez l´enfant. Le pronostic de la MMM est sombre, actuellement le traitement de choix reste revascularisation chirurgicale [3].
Observation 1
Information du patient: il s´agit d´un nourrisson de 18 mois, ayant comme antécédent une encéphalomyélite aigüe disséminée post-infectieuse suite à un épisode de méningite à pneumocoque, mise sous corticothérapie avec bonne amélioration, actuellement réadmis pour prise en charge (PEC) d´une hémiparésie gauche et parésie du membre supérieur droit.
Résultats cliniques: a l´admission le nourrisson était conscient avec un score de Glasgow à 15, apyrétique, stable sur le plan hémodynamique et respiratoire, l´examen neurologique objectivait une hémiparésie gauche et une parésie du membre supérieur droit, la marche était impossible, reflexe ostéo-tendineux (ROT) vifs, et reflexe cutané plantaire en flexion.
Démarche diagnostique: un bilan biologique a été réalisé revenu normal, ainsi qu´une Tomodensitométrie (TDM) cérébrale qui a monté la présence d´une plage hypodense cortico-sous-corticale frontale gauche vasculaire séquellaire, puis une IRM cérébrale, qui a monté l´aspect stable de la plage frontale gauche correspondant au territoire jonctionel ACA-ACM séquellaire avec hyper signaux flair des sillons corticaux en bilatéral correspondant à des flux ralentis (Figure 1). Les séquences injectées et 3DTOF, ont montré rehaussement leptoméningé fronto-temporal en bilatéral témoignant d´un engorgement du réseau vasculaire pial à flux lent, réalisant l´aspect du « signe de Lierre grimpant » ou « l´Ivy sign », et d´une hypertrophie des artères perforantes, réalisant l´aspect de volute de fumée avec successions de sténoses serrées des terminaisons carotidiennes et des segments proximaux des artères sylvienne et cérébrales antérieures en bilatéral (Figure 2). Le reste du bilan étiologique était sans particularité́ et le diagnostic de maladie de Moya-Moya a été retenu.
Intervention thérapeutique et suivi: le patient a été́ mise sous héparine à dose préventive, et rééducation motrice. L´évolution clinique était favorable avec un début de récupération du déficit moteur au terme de la première semaine.
Observation 2
Information du patient: il s´agit d´un enfant de 13 ans, sans ATCD pathologique notable, admis aux urgences pour céphalées d´installation brutale dans un contexte apyrétique.
Résultats cliniques: a l´admission le patient était conscient GCS à 15.
Démarche diagnostique: un bilan biologique fait d´NFS et ionogramme est revenu normal, puis une TDM cérébrale a été réalisé objectivant un hématome intra-parenchymateux capsulo-thalamique gauche et du plexus choroïdien homolatéral avec contamination ventriculaire l´angioscanner cérébral a montré une occlusion des deux terminaisons carotidiennes, avec absence de visualisation des artères cérébrales antérieures et des artères sylvienne en bilatéral et la présence de plusieurs collatérales perforantes à proximité réalisant l´aspect de nuage de fumée (Figure 3). Par la suite la patiente a bénéficié d´une angiographie (Figure 4), qui a montré une occlusion de la terminaison carotidienne et des artères cérébrale antérieure et moyenne droite remplacée par un réseau anormal à proximité, reprenant la circulation moyenne et le territoire de l´ACM en bilatéral. L´ensemble de ces anomalies est compatible avec une maladie de Moya-Moya.
Intervention thérapeutique et suivi: la patiente a été mise sous inhibiteur calcique et antiagrégants plaquettaires à dose préventive. Elle est actuellement régulièrement suivie en consultation externe et mène une vie normale.
Le terme maladie de Moya-Moya (MMM) fait référence à ce type d´artériopathie en absence d´étiologie définie et on parle de « syndrome » de Moya-Moya lorsque l´atteinte est secondaire à une pathologie préexistante telle que la drépanocytose, la neurofibromatose de type 1 (NF1), l´artérite infectieuse, la trisomie 21, et les séquelles de radiothérapie [1,2]. Pour une raison inconnue, la MMM est relativement fréquente dans les pays d'Asie de l´Est. Des études épidémiologiques menées au Japon ont estimé l'incidence annuelle entre 0,35 et 0,94 pour 100 000 personnes avec deux pics, le premier entre 5 et 9 ans et le second entre 45 et 49 ans [3]. En Europe, la prévalence de cette maladie est plus faible, elle est à 20 fois inferieure pour les statistiques disponibles en Asie [4], malheureusement nous ne disposons pas de registre de statistiques de cette entité dans notre paye. La physiopathologie est mal connue, elle suggère une origine idiopathique avec épaississement progressif de la paroi des artères cérébrales avec production de facteurs angiogéniques responsables de la formation de néovaisseaux de suppléance, via les artères perforantes intra parenchymateuses, des collatéraux leptoméningés de l'artère cérébrale postérieures les collatéraux trans duraux de l'artère méningée moyenne, l'artère temporale superficielle, l'artère ethmoïdale et/ou de l'artère occipitale [5].
Chez les enfants, la MMM se présente généralement sous la forme d'un accident vasculaire cérébral (AVC) artériel ischémique transitoire ou constitué, rarement un AVC hémorragique, d´installation brutale, des fois précédée par des crises convulsives des céphalées [6]. Contrairement à l´adulte ou la maladie s´exprime souvent par une hémorragie méningée [7]. Dans notre travail, le premier patient a présenté un AVC fonctionnel antérieur gauche séquellaire, tandis que la MMM s´est manifesté par un AVC hémorragique chez le deuxième patient. L'artériographie est un examen de référence pour le diagnostic. Il repose sur la mise en évidence de sténoses et occlusions de la portion terminale de l´artère carotide interne et/ou de la portion proximale de l´artère cérébrale antérieure et/ou l´artère cérébrale moyenne, l´opacification au temps artériel de réseaux vasculaires anormaux à proximité des lésions sténo-occlusives, réalisant un aspect en volute de fumée d´où le nom japonais Moya-Moya, et le caractère bilatéral de ces anomalies [2]. Dans les formes syndromiques chez les enfants, l´atteinte est souvent unilatérale, et le diagnostic d´artériopathie de Moya-Moya peut être évoqué en angiographie une fois ses critères sont présents d´un côté et qu´il existe une sténose controlatérale de la terminaison carotidienne interne [2].
L´angiographie permet également de réaliser un bilan anatomique qui est à la base de la classification de Suzuki et Takaku, qui correspond aux stades de gravité de la maladie [8]. Les sténoses touchent initialement la portion supra-clinoidienne des artères carotides internes et s´étendent ensuite au segment proximal des artères cérébrales antérieures et moyennes. Un réseau collatéral de suppléance va se développer au niveau de la base du crane à partir des branches lenticulo-striées les perforantes thalamiques, qui sera visible en angiographie sous la forme d´un « blush » transitoire, réalisant l´aspect en “volutes de fumée” au fur et à mesure que la maladie progresse les occlusions s´installent au niveau proximal et les anastomoses piales avec la circulation postérieure et des collatérales trans-durales issues du territoire carotidien externe se développent, alors que les collatérales basales régressent progressivement [8,9]. L´angiographie permet également de mettre en évidence d´anévrismes associés, à l´origine manifestations hémorragiques [10], et se voient fréquemment chez l´adulte. Malgré son rôle fondamental dans le diagnostic de la MMM, l´angiographie reste un examen irradiant et invasif et nécessite une anesthésie générale en pédiatrie. Le scanner est l´examen de première intention dans le cadre d´urgence, compte tenu de son accessibilité, en contraste spontané il permet de détecter les manifestations ischémiques et hémorragiques, après injection de Produit de contraste (PDC), l´angioscanner permet une étude des artères cérébrales et démonter les lésions sténo-occlusives, le réseau néoformé anormal de suppléance sous forme de structures vasculaires surnuméraires serpigineuses à l'emplacement du polygone de Willis et éventuels anévrismes associés [11]. Il est utile dans le bilan préopératoire pour planification chirurgicale et permet de confirmer la perméabilité des anastomoses chirurgicales après une opération de revascularisation [12].
L´imagerie par résonance magnétique (IRM) et l´angio-IRM Angiographie par résonnance magnétique (ARM) sont actuellement l´examen de choix, elle peut suffire à poser le diagnostic de la MMM, les réseaux vasculaires anormaux sont visualisés sous forme de vides de signal [2]. Les séquences conventionnelles seront utiles dans la mise évidence les complications parenchymateuses. Les lésions ischémiques seront visualisées sous forme d'un hyposignal T1, hypersignal T2, FLAIR et variable en diffusion selon l'ancienneté, tandis que les lésions hémorragiques auront un signal variable en T1 et T2 selon l'ancienneté, et un hyposignal T2* constant [13]. L´hypersignal leptoméningé, ou le "Ivy-sign" est retrouvé classiquement en séquences flair et T1 avec injection de gadolinium, est expliqué par l´engorgement du réseau vasculaire pial avec flux rétrograde provenant des anastomoses leptoméningées [14]. Une angio-IRM (ARM) au temps de vol (3D TOF) sera préférée avec une excellente résolution spéciale pour la détection des lésions sténosantes [15]. Il existe une classification propre à l´ARM en 3DTOF basé sur un score allant de 0 (normal à 10(sévère), en fonctions de sténose des artères carotides internes et cérébrales antérieure, moyenne et postérieure, corrélée avec la classification de Suzuki avec une bonne sensibilité et spécificité [16]. En comparaison à l´angiographie, l´ARM TOF à 1,5 T atteint une exactitude diagnostique proche de 100% dans la détection des lésions sténosantes, les collatérales basales et des collatérales leptoméningées, ses principales limites sont le risque de surestimation des sténoses très serrées et la sous-estimation du réseau collatéral perforant [17]. La séquence 3D TOF est utile pour le suivi de la maladie, notamment après un traitement chirurgical, permettant d´évaluer la perméabilité des anastomoses et la néo vascularisation.
L´échodoppler est un examen complémentaire des examens d´imagerie, il apporte des informations hémodynamiques, telles que la vitesse et les index de résistances, qui semblent corrélés au stage agiographique et au degré de sténose en ARM [18]. Elle aide à poser les indications de traitement chirurgical et assure le suivi [19]. A l'heure actuelle, il n'existe pas de traitement médical pour stabiliser l´évolution de la maladie, l´aspirine, inhibiteurs calciques, antiépileptiques sont couramment utilisées. Des techniques de revascularisation chirurgicale ont été utilisées chez l´enfant et semblent réduire le récurrence des AVC. Ils existent trous techniques: des techniques de pontage indirect ou non anastomotiques, les techniques de pontage direct ou anastomotique ou mixte, des données ont prouvé qu´une bonne collatéralité à été observée chez les patients traités par une technique directes ou combinées [20]. Dans notre travail nos patients ont été mis sous héparine à dose préventive et des inhibiteurs calciques.
La maladie de Moya-Moya est une entité rare, d'origine indéterminée. L'expression clinique la plus courante est une succession d'accidents ischémiques ou hémorragiques sans facteur de risque et l´angiographie cérébrale reste le gold standard du diagnostic de la MMM. La revascularisions chirurgicale semble réduire la récurrence des ACV chez l´enfant, cependant sa pratique est limitée dans notre paye.
Les auteurs ne déclarent aucun conflit d'intérêts.
Tous les auteurs ont participé à ce travail et ont lu et approuvé la version finale.
Figure 1: IRM cérébral, séquence T2 Flair A) plage frontale en hyposignal T2 Flair au niveau du territoire jonctionel ACA-ACM gauche séquellaire, plages en hypersignal T2 et Flair des centres semi-ovales, sans effet de masse, en rapport avec son encéphalomyélite aigue aigüe disséminée; B) hypersignal Flair linéaire du sillon, correspondant aux flux ralentis
Figure 2: IRM cérébrale, séquences T1C+; A) rehaussement leptoméningé fronto-temporal en bilatéral témoignant d'un engorgement du réseau vasculaire pial à flux lent, réalisant l'aspect du « signe de Lierre grimpant » ou « l'Ivy sign »; B) coupe coronale; C) coupe axiale: sténoses serrées de la terminaison carotidienne et des segments proximaux des artères cérébrales antérieure et moyenne avec hypertrophie des perforantes adjacentes, réalisant l'aspect de « volute de fumée »
Figure 3: scanner cérébral sans contraste; A) hématome capsulo-thalamique et du plexus choroïdien gauche (tête de flèche); angioscanner cérébral; B) coupe axiale; C) coupe coronal: occlusion des terminaisons carotidiennes et bilatéral, avec absence de visualisation des artères cérébrales antérieures et des artères sylvienne en bilatéral et la présence de plusieurs collatérales perforantes à proximité réalisant l'aspect de « nuage de fumée »
Figure 4: angiographie cérébrale: A) côté droit; B) côté gauche: occlusion de la terminaison carotidienne et des artères cérébrales antérieure et moyenne, remplacées par un réseau anormal à proximité réalisant un aspect de volute de fumée en bilatéral
- Yas ąrgil MG. Diagnosis and indications for operations in cerebrovascular occlusive disease. In: microsurgery applied to neurosurgery, Stuttgart: Georg Thieme Verlag, Academic Press. 1969;95-118. Google Scholar
- Research committee on the pathology and treatment of spontaneous occlusion of the circle of Willis, health labour sciences research grant for research on measures for infractable diseases. Guidelines for diagnosis and treatment of Moya-Moya disease (spontaneous occlusion of the circle of Willis). Neurol Med Chir (Tokyo). 2012;52(5):245-66. PubMed
- Currie S, Raghavan A, Batty R, Connolly DJA, Griffiths PD. Childhood Moya-Moya disease and Moya-Moya syndrome: a pictorial review. Pediatr Neurol. 2011;44(6):401-13. Google Scholar
- Kossorotoff M, Herve D, Toulgoat F, Renaud C, Presles E, Chabriat H et al. Paediatric Moya-Moya in mainland France: a comprehensive survey of academic neuropaediatric centres. Cerebrovasc Dis. 2012;33(1):76-9. PubMed | Google Scholar
- Radia Chibli, Youssef Omor, Nadir Slimani Sebbouba, Moulay Rachid El Hassani, Mohamed Jiddane, Meriem Fikri. Moya Moya disease: a rare cause of ischemic stroke in children: about a case. Pan Afr Med J. 2017;28:192. PubMed | Google Scholar
- Kraemer M, Heienbrok W, Berlit P. Moya Moya disease in Europeans. Stroke. 2008 Dec;39(12):3193-200. PubMed | Google Scholar
- Han DH, Nam DH, Oh CW. Moya-Moya disease in adults: characteristics of clinical presentation and outcome after encephalo-duro-arterio-synangiosis. Clin Neurol Neurosurg. 1997;99 (Suppl 2):S151-S155. PubMed | Google Scholar
- Jiro Suzuki, Akira Takaku. Cerebrovascular Moya-Moya disease: disease showing abnormal net-like vessels in base of brain. Archives of Neurology. 1969;20(3):288. PubMed | Google Scholar
- Bacigaluppi S, Dehdashti AR, Agid R, Krings T, Tymianski M, Mikulis DJ. The contribution of imaging in diagnosis, preoperative assessment, and follow-up of Moya-Moya disease: a review. Neurosurg Focus. 2009;26(4):E3. PubMed | Google Scholar
- Jang DK, Lee KS, Rha HK, Huh PW, Yang JH, Park IS et al. Clinical and angiographic features and stroke types in adult Moya-Moya disease. AJNR Am J Neuroradiol. 2014 Jun;35(6):1124-31. PubMed | Google Scholar
- Murai Y, Takagi R, Ikeda Y, Yamamoto Y, Teramoto A. Three-dimensional computerized tomography angiography in patients with hyperacute intracerebral hemorrhage. J Neurosurg. 1999;91(3):424-31. PubMed | Google Scholar
- Zhang J, Wang J, Geng D, Li Y, Song D, Gu Y. Whole-brain CT perfusion and CT angiography assessment of Moya-Moya disease before and after surgical revascularization: preliminary study with 256-slice CT. PLoS One. 2013;8(2):e57595. PubMed | Google Scholar
- Kikuta KI, Takagi Y, Nozaki K, Hanakawa T, Okada T, Mikuni N et al. Asymptomatic microbleeds in Moya-Moya disease: T2*-weighted gradient-echo magnetic resonance imaging study. J Neurosurg. 2005;102(3):470-5. PubMed | Google Scholar
- Yoon HK, Shin HJ, Chang YW. "Ivy sign" in childhood Moya-Moya disease: depiction on FLAIR and contrast- enhanced T1-weighted MR images. Radiology. 2002;223(2):384-9. PubMed | Google Scholar
- Fushimi Y, Miki Y, Kikuta K, Okada T, Kanagaki M, Yamamoto A et al. Comparison of 3.0- and 1.5-T three-dimensional time-of-flight MR angiography in Moya-Moya disease: preliminary experience. Radiology. 2006;239(1):232-7. PubMed | Google Scholar
- Houkin K, Nakayama N, Kuroda S, Nonaka T, Shonai T, Yoshimoto T. Novel magnetic resonance angiography stage grading for Moya-Moya disease. Cerebrovasc Dis. 2005;20(5):347-54. PubMed | Google Scholar
- Yamada I, Suzuki S, Matsushima Y. Moya-Moya disease: comparison of assessment with MR angiography and MR imaging versus conventional angiography. Radiology. 1995;196(1):211-8. PubMed | Google Scholar
- Takase K, Kashihara M, Hashimoto T. Transcranial Doppler ultrasonography in patients with Moya-Moya disease. Clin Neurol. 1997;99(Suppl 2):S101-5. PubMed | Google Scholar
- Kraemer M, Schuknecht B, Jetzer AK, Yonekawa Y, Khan N. Postoperative changes in the superficial temporal artery and the external carotid artery duplex sonography after extra-intracranial bypass surgery in European Moya-Moya disease. Clin Neurol Neurosurg. 2012;114(7):930-4. PubMed | Google Scholar
- Fung LW, Thompson D, Ganesan V. Revascularization surgery for pediatric Moyamoya: a review of the literature. Childs Nerv Syst. 2005 May;21(5):358-64. PubMed | Google Scholar
Search
This article authors
On Pubmed
On Google Scholar
Citation [Download]
Navigate this article
Similar articles in
Key words
Tables and figures
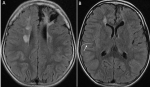 Figure 1: IRM cérébral, séquence T2 Flair A) plage frontale en hyposignal T2 Flair au niveau du territoire jonctionel ACA-ACM gauche séquellaire, plages en hypersignal T2 et Flair des centres semi-ovales, sans effet de masse, en rapport avec son encéphalomyélite aigue aigüe disséminée; B) hypersignal Flair linéaire du sillon, correspondant aux flux ralentis
Figure 1: IRM cérébral, séquence T2 Flair A) plage frontale en hyposignal T2 Flair au niveau du territoire jonctionel ACA-ACM gauche séquellaire, plages en hypersignal T2 et Flair des centres semi-ovales, sans effet de masse, en rapport avec son encéphalomyélite aigue aigüe disséminée; B) hypersignal Flair linéaire du sillon, correspondant aux flux ralentis
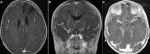 Figure 2: IRM cérébrale, séquences T1C+; A) rehaussement leptoméningé fronto-temporal en bilatéral témoignant d'un engorgement du réseau vasculaire pial à flux lent, réalisant l'aspect du « signe de Lierre grimpant » ou « l'Ivy sign »; B) coupe coronale; C) coupe axiale: sténoses serrées de la terminaison carotidienne et des segments proximaux des artères cérébrales antérieure et moyenne avec hypertrophie des perforantes adjacentes, réalisant l'aspect de « volute de fumée »
Figure 2: IRM cérébrale, séquences T1C+; A) rehaussement leptoméningé fronto-temporal en bilatéral témoignant d'un engorgement du réseau vasculaire pial à flux lent, réalisant l'aspect du « signe de Lierre grimpant » ou « l'Ivy sign »; B) coupe coronale; C) coupe axiale: sténoses serrées de la terminaison carotidienne et des segments proximaux des artères cérébrales antérieure et moyenne avec hypertrophie des perforantes adjacentes, réalisant l'aspect de « volute de fumée »
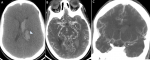 Figure 3: scanner cérébral sans contraste; A) hématome capsulo-thalamique et du plexus choroïdien gauche (tête de flèche); angioscanner cérébral; B) coupe axiale; C) coupe coronal: occlusion des terminaisons carotidiennes et bilatéral, avec absence de visualisation des artères cérébrales antérieures et des artères sylvienne en bilatéral et la présence de plusieurs collatérales perforantes à proximité réalisant l'aspect de « nuage de fumée »
Figure 3: scanner cérébral sans contraste; A) hématome capsulo-thalamique et du plexus choroïdien gauche (tête de flèche); angioscanner cérébral; B) coupe axiale; C) coupe coronal: occlusion des terminaisons carotidiennes et bilatéral, avec absence de visualisation des artères cérébrales antérieures et des artères sylvienne en bilatéral et la présence de plusieurs collatérales perforantes à proximité réalisant l'aspect de « nuage de fumée »