Fracture luxation postérieure bilatérale d´épaules: à propos d´un cas
Jaouad Yasser, Abdullah Zaher, Noureddine Sekkach
Corresponding author: Jaouad Yasser, Service de Chirurgie Orthopédique, Hôpital Delafontaine, Saint-Denis, France 
Received: 09 Nov 2023 - Accepted: 24 Jan 2024 - Published: 05 Feb 2024
Domain: Orthopedic surgery
Keywords: Luxation postérieure bilatérale, fracture, épaule, cas clinique
©Jaouad Yasser et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Jaouad Yasser et al. Fracture luxation postérieure bilatérale d´épaules: à propos d´un cas. PAMJ Clinical Medicine. 2024;14:17. [doi: 10.11604/pamj-cm.2024.14.17.41980]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/14/17/full
Fracture luxation postérieure bilatérale d'épaules: à propos d'un cas
Bilateral posterior fracture-dislocation of the shoulders: a case report
&Auteur correspondant
Les fractures luxations postérieures bilatérales d'épaules sont très rares. Nous rapportons un cas de fracture luxation postérieure bilatérale d'épaule survenue chez un patient de 55 ans ayant l'hypertension artérielle comme antécédent pathologique. Le mécanisme était secondaire à une crise convulsive inaugurale. Le diagnostic a été évoqué devant l'attitude vicieuse des deux membres supérieurs en adduction-rotation interne-rétropulsion et confirmé par l'étude radiologique standard. La prise en charge consistait en une réduction en urgence sous anesthésie générale suivie de l'immobilisation sans recours secondairement à la chirurgie à cause de la bonne qualité osseuse et de la stabilité des fractures associées. Les résultats fonctionnels étaient bons. La rareté et la pauvreté de la symptomatologie clinique sont parmi les causes principales des diagnostics retardés ou erronés.
Bilateral posterior fracture-dislocation of the shoulders is very rare. We here report a case of bilateral posterior fracture-dislocation of the shoulders in a 55-year-old patient with a history of arterial hypertension. The mechanism was secondary to inaugural convulsive seizure. The diagnosis was suspected based on the vicious attitude of both upper limbs in adduction-internal rotation-retropulsion and confirmed by standard radiological evaluation. Management consisted of emergency reduction under general anesthesia, followed by immobilization, without the need for subsequent surgery, due to the good bone quality and stability of the associated fractures. Functional results were good. The rarity and paucity of clinical symptoms are among the main causes of delayed or erroneous diagnoses.
Key words: Bilateral posterior dislocation, fracture, shoulder, case report
Les fractures luxations gléno-humérales postérieures sont considérées comme une entité pathologique très rare qui ne dépasse pas 2% de l'ensemble des luxations de l'épaule et qui passent souvent inaperçues aux urgences. Alors que le caractère bilatéral est de rareté extrême. Les principales étiologies sont: épilepsie, électrocution et les traumatismes extrêmes qui sont décrits par Brackstone et al. sous le nom du « Triple E syndrom » [1]. Nous rapportons le cas d'un patient âgé de 55 ans ayant une luxation fracture bilatérale des épaules suite à une crise convulsive.
Présentation du patient: il s'agit d'un patient âgé de 55 ans, paysagiste de profession, droitier ayant une hypertension artérielle sous traitement antihypertenseur comme seul antécédent médical et sans antécédents chirurgicaux à signaler. Il a été admis pour impotence fonctionnelle des deux membres supérieurs.
Résultats cliniques: l'examen clinique objectivait une attitude vicieuse en adduction-rotation interne-rétropulsion des deux membres supérieurs avec une limitation active et passive de la rotation externe. Les mobilités des deux épaules étaient impossibles. Les pouls étaient présents et l'examen neurologique n'objectivait aucun déficit sensitivo-moteur des membres supérieurs.
Chronologie: il s'agit du premier épisode de convulsion survenu lors de travail, il a commencé à avoir des vertiges puis a perdu connaissance, sans se souvenir d'une chute avant la crise convulsive. Le patient se présentait aux urgences avec une impotence fonctionnelle totale des deux membres supérieurs avec douleurs scapulaires intenses en barre. Les urgences vitales ont été éliminées à l'admission.
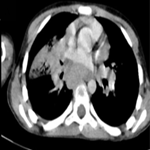
Démarche diagnostique: les radiographies standards objectivaient à droite: une luxation postérieure gléno-humérale avec une fracture céphalo-tubérositaire. À gauche: une luxation postérieure gléno-humérale avec fracture du tubercule mineur associée à un trait de refend incomplet étendu au col anatomique (Figure 1). On ne note aucune difficulté diagnostique dans notre cas.
Intervention thérapeutique: la prise en charge consistait en une réduction en urgence par manœuvre externe sous anesthésie générale. Sans avoir recours à la chirurgie en raison de la stabilité des deux épaules après la réduction. Les épaules étaient immobilisées en position neutre.
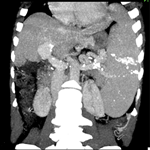
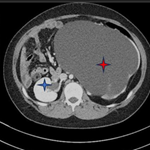
Suivi et résultats: une tomodensitométrie (TDM) a été réalisée après la réduction et qui objectivait à droite: une fracture comminutive du tubercule mineur de la partie antérieure et céphalique de la tête humérale avec un trait de refond incomplet étendu au col anatomique, une fracture du bord postérieur de la cavité glénoïdale avec présence d'un fragment osseux de 13 mm en regard avec une articulation gléno-humérale en place, sans luxation acromio-claviculaire ni d'anomalies de la structure osseuse associées. À gauche: une fracture du tubercule mineur avec un trait de refond incomplet étendu au col anatomique avec l'articulation gléno-humérale en place, sans luxation acromio-claviculaire ni d'anomalies osseuses associées (Figure 2). Une consultation de neurologie a été programmée pour une exploration plus approfondie à la recherche d'une éventuelle étiologie de la crise convulsive. Les résultats fonctionnels, après une immobilisation d'un mois et des séances de rééducation, étaient bons à un recul de 6 mois sans déficit neuromoteur ni signe de capsulite rétractile.
Perspectives du patient: le patient a été satisfait de la rapidité du diagnostic et de la qualité de la prise en charge.
Consentement éclairé: le consentement éclairé du patient est obtenu pour la publication scientifique.
Les fractures luxations bilatérales d'épaule sont considérées comme une entité pathologique rare en traumatologie. Brackstone et al. ont identifié sous le nom du « triple E syndrom » les trois principales causes: épilepsie, électrocution et extrême trauma [1]. Shaw a décrit le mécanisme lésionnel de luxations postérieures en 1971 [2]. D'après la description, la luxation postérieure de l'épaule associée à des fractures du rebord postérieur de la glène et du tubercule mineur sont consécutives à une contraction disproportionnée des rotateurs médiaux de l'épaule en flexion-adduction-rotation interne [3].
Les luxations postérieures de l'épaule sont souvent diagnostiquées tardivement à cause d'un diagnostic négligé ou erroné [4]. La symptomatologie est en général dominée par des douleurs thoraciques ou des scapulalgies et les premières explorations visent à éliminer les urgences médicales [3]. Le tableau clinique évocateur est l'attitude vicieuse de membre supérieur en rotation interne avec une limitation mécanique importante de la rotation externe [4]. La réalisation des radiographies standards de face, profil, une vue axillaire et un cliché de Bloom et Obata sont nécessaires pour la confirmation diagnostique [4]. Cependant, la radiographie standard ne permet pas de bien individualiser les fractures associées comme celles de la glène, des tubérosités et de la tête humérale. Par conséquence, plusieurs auteurs préconisent la réalisation d'une tomodensitométrie (TDM) avec reconstruction en trois dimensions (3D) pour mieux visualiser les fractures associées et établir un tableau lésionnel plus complet [5]. Une autre indication de la tomodensitométrie (TDM) est d'analyser l'étendue et la localisation de la perte osseuse dans une luxation chronique. L'imagerie par résonnance magnétique (IRM) a une place pour le bilan d'instabilité après la période d'immobilisation; ses indications incluent la recherche de déchirure labrale postérieure, de lésion de Hill-Sach inversée, de lésion de Kim ou de lésion associée de la coiffe des rotateurs.
Le traitement des luxations postérieures bilatérales d'épaule est toujours mal codifié. En l'absence de consensus, le choix thérapeutique dépend de types des lésions ostéo-articulaires et du patient [4]. Plusieurs techniques de réduction des fractures luxations postérieurs de l'épaule ont été décrites: fermée, percutanée et assistée par l'arthroscopie [6]. L'arthroplastie, en matière des fractures luxations postérieures d'épaules, est indiquée en cas de fracture céphalique à 3 ou 4 fragments selon la classification de Neer et en cas d'atteinte de plus de 50% de la tête humérale [7-9]. En outre, l'indication d'arthroplastie peut se poser pour luxation chronique de plus de 6 mois, arthrose sévère de la tête humérale, effondrement de la tête humérale pendant la réduction, lésion de Hill-Sachs inversée de plus de 40% de la surface articulaire. Le transfert de sous scapulaire de McLaughlin ou le transfert de la petite tubérosité peuvent être indiqués en cas d'une réduction instable avec encoche de moins de 25% de la tête humérale, luxation chronique de plus de 6 mois et en cas de lésion de Hill-Sachs inversée de moins de 40%. En outre, le transfert du trochin ou la greffe ostéochondrale peut s'avérer intéressante en cas d'une encoche entre 25% et 50% [4,10].
Ce rapport de cas est important étant donné la rareté de cette entité traumatologique, et peut être considéré comme unique en termes de diagnostic rapide et correct et également d'évolution favorable.
Les fractures luxations postérieurs bilatérales d'épaules sont très rares et représentent un défi diagnostique et thérapeutique. Nous rapportons un cas de fracture luxation bilatérale d'épaule secondaire à une crise convulsive chez un patient de 55 ans, traité par réduction et immobilisation. Les résultats fonctionnels étaient bons à 6 mois de recul.
Les auteurs ne déclarent aucun conflit d'intérêts.
Prise en charge du patient et révision du manuscrit: Noureddine Sekkach et Abdullah Zaher. Collecte de données: Noureddine Sekkach, Abdullah Zaher et Jaouad Yasser. Rédaction du manuscrit: Jaouad Yasser. Tous les auteurs ont approuvé la version finale du manuscrit.
Figure 1: aspect radiologique de la fracture luxation postérieure bilatérale d'épaule à l'admission
Figure 2: aspect scannographique de deux épaules après la réduction
- Brackstone M, Patterson SD, Kertesz A. Triple "E" syndrome: bilateral locked posterior fracture dislocation of the shoulders. Neurology. 2001 May 22;56(10):1403-4. PubMed | Google Scholar
- Shaw JL. Bilateral posterior fracture-dislocation of the shoulder and other trauma caused by convulsive seizures. J Bone Joint Surg Am. 1971 Oct;53(7):1437-40. PubMed | Google Scholar
- Elberger ST, Brody G. Bilateral posterior shoulder dislocations. Am J Emerg Med. 1995 May;13(3):331-2. PubMed
- Ivkovic A, Boric I, Cicak N. One-stage operation for locked bilateral posterior dislocation of the shoulder. J Bone Joint Surg Br. 2007 Jun;89(6):825-8. PubMed | Google Scholar
- Kuhlman JE, Fishman EK, Ney DR, Magid D. Complex shoulder trauma: three-dimensional CT imaging. Orthopedics. 1988 Nov;11(11):1561-3. PubMed | Google Scholar
- Aparicio G, Calvo E, Bonilla L, Espejo L, Box R. Neglected traumatic posterior dislocations of the shoulder: controversies on indications for treatment and new CT scan findings. J Orthop Sci. 2000;5(1):37-42. PubMed | Google Scholar
- Hawkins RJ, Neer CS 2nd, Pianta RM, Mendoza FX. Locked posterior dislocation of the shoulder. J Bone Joint Surg Am. 1987 Jan;69(1):9-18. PubMed | Google Scholar
- Neer CS 2nd. Displaced proximal humeral fractures. I. Classification and evaluation. J Bone Joint Surg Am. 1970 Sep;52(6):1077-89. PubMed | Google Scholar
- Neer CS 2nd. Displaced proximal humeral fractures. II. Treatment of three-part and four-part displacement. J Bone Joint Surg Am. 1970 Sep;52(6):1090-103. PubMed | Google Scholar
- Page AE, Meinhard BP, Schulz E, Toledano B. Bilateral posterior fracture-dislocation of the shoulders: management by bilateral shoulder hemiarthroplasties. J Orthop Trauma. 1995;9(6):526-9. Google Scholar