Purpura fulminans néonatal révélant un déficit congénital en protéine C
Fatima-Zahra Agharbi
Corresponding author: Fatima-Zahra Agharbi, CHR Civil Tétouan,Tétouan, Maroc 
Received: 12 Dec 2019 - Accepted: 15 Jan 2020 - Published: 22 Jan 2020
Domain: Dermatology
Keywords: Purpura, fulminans, néonatal, CIVD, déficit, congénital, protéine C
©Fatima-Zahra Agharbi et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Fatima-Zahra Agharbi et al. Purpura fulminans néonatal révélant un déficit congénital en protéine C. PAMJ Clinical Medicine. 2020;2:18. [doi: 10.11604/pamj-cm.2020.2.18.21284]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/2/18/full
Purpura fulminans néonatal révélant un déficit congénital en protéine C
Neonatal purpura fulminans revealing congenital protein C deficiency
Fatima-Zahra Agharbi1,&
1CHR Civil Tétouan,Tétouan, Maroc
&Auteur correspondant
Fatima-Zahra Agharbi, CHR Civil Tétouan,Tétouan, Maroc
Le purpura fulminans néonatal dans le cadre d´un déficit congénital homozygote en protéine C est une affection héréditaire autosomique récessive rare, caractérisée par des nécroses cutanées rapidement extensives survenant quelques heures après la naissance chez un nouveau-né en bon état général et en dehors de signes de sepsis. Le diagnostic repose sur le dosage de l´activité de protéine C qui est effondré voir indétectable. En absence de diagnostic précoce et de prise en charge rapide et adéquate, l´évolution est rapidement fatale avec risque de survenue de CIVD. Nous rapportons un cas d´un nouveau-né présentant une CIVD dans le cadre d´un déficit en protéine C et dont l´évolution était fatale.
Neonatal purpura fulminans in patients with congenital homozygous protein C deficiency is a rare hereditary autosomal recessive disease. It is characterized by rapidly extensive skin necrosis occurring a few hours after birth in a new-born in good general condition and without signs of sepsis. Diagnosis is based on the determination of fallen or undetectable protein C activity. In the absence of early diagnosis as well as early and adequate management, evolution is rapidly fatal with the risk of the onset of disseminated intravascular coagulation (DIC). We report the case of a new born with DIC associated with protein C deficiency with fatal outcome.
Key words: Purpura, fulminans, neonatal, DIC, deficiency, congenital, protein C
Le purpura fulminans néonatal est une entité clinico-pathologique caractérisée par une nécrose hémorragique rapidement progressive de la peau et une CIVD [1,2]. C´est une affection rare, mais souvent mortelle si elle n´est pas traitée rapidement et efficacement. Par conséquent la reconnaissance précoce des lésions, l´enquête étiologique et le traitement rapide sont d´une importance primordiale. L´origine infectieuse fréquente à cet âge est souvent redoutée en premier et traitée dès la phase de suspicion clinique mais parfois le purpura fulminans néonatal peut être l´expression d´un déficit congénital en protéine C dont l´évolution est rapidement fatale en absence d´une reconnaissance précoce et d´un traitement substitutif en urgence.
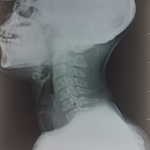
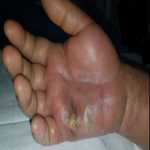
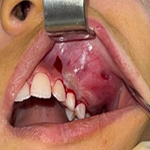
Nouveau-né de sexe masculin issu d´un mariage consanguin sans ATCD pathologiques familiaux. Présentait quelques heures après la naissance de larges plaques ecchymotiques purpuriques des membres, tronc et pubis. L´état général était conservé avec notamment aucun signe de sepsis ni autres signes hémorragiques. Le bilan biologique révélait une CIVD avec une thrombopénie (30 700) un taux de prothrombine spontanément bas, une augmentation des produits de dégradation de la fibrine et un TCA allongé. Le bilan infectieux était négatif. Un déficit homozygote en protéine C était suspecté cliniquement et confirmé biologiquement par un taux indétectable de protéine C sanguine chez le nouveau-né. Devant la non disponibilité de concentrés de protéine C, une transfusion de PFC était démarrée mais malheureusement le tableau s´est rapidement compliqué d´une hémorragie cérébrale avec décès du nouveau-né.
Le déficit homozygote en protéine C est une affection extrêmement rare dont la prévalence est estimée à un à deux cas par 400 000 naissances [3]. Les premiers symptômes cutanés apparaissent quelques heures après la naissance avec un délai maximal de cinq jours [4,5]. Ils sont initialement isolés, contrastant avec un état général conservé et l´absence de signes infectieux contrairement au purpura fulminans d´origine infectieuse au cours duquel les signes cliniques de sepsis et l´importante altération de l´état général précédent les signes cutanés [5]. Ces lésions apparaissent d´abord rouges sombres et deviennent rapidement noires pourpres et indurées pour évoluer vers la nécrose, la gangrène et la perte de substances [4]. Toutes les localisations cutanées sont possibles avec une prédilection pour les zones d´appui et les membres [6]. Le purpura est dû à des thromboses microvasculaires dans le derme causant une hémorragie périvasculaire, une nécrose et une inflammation. Le bilan biologique montre un tableau de CIVD avec une thrombopénie, une augmentation des produits de dégradation de la fibrine et un allongement du temps de Quick et de céphaline activée. Le bilan infectieux est négatif ce qui permet d´éliminer l´origine infectieuse. Les complications sont d´abord neurologiques avec risque d´hémorragie cérébrale, d´hydrocéphalie et de retard mental ou bien ophtalmologiques type hémorragie rétinienne pouvant être responsable de cécité partielle ou complète [5].
Ce tableau clinique évocateur et une activité plasmatique de la protéine C effondrée ou souvent indétectable chez le nouveau-né et modérément basse chez les deux parents sont suffisants pour poser le diagnostic du déficit congénital sévère en protéine C [6]. Une consanguinité parentale est fréquemment retrouvée, ce qui pourrait suggérer que les nouveau-nés sont homozygotes et que la transmission est autosomique récessive. L´étude génétique des nouveau-nés atteints ainsi que de leurs parents permet de déterminer la mutation génétique familiale sur le gène PROC, dont plus de 200 ont été objectivées à ce jour, sans corrélation génotype-phénotype claire. Cette identification rend possible à la fois le conseil génétique et le diagnostic anténatal, pour les grossesses ultérieures, par prélèvement des villosités choriales [6]. Le traitement substitutif, qui doit être impérativement instauré en urgence, repose sur la perfusion de PFC qui reste le traitement substitutif le plus facilement et rapidement disponible en urgence. Une autre alternative, plus récente, est les concentrés de protéine C, à la dose initiale de 100 UI/kg suivie de 50 UI/kg par six à 12 heures [7,8]. Mais malheureusement ces concentrés de protéine C sont non disponibles dans de nombreux pays. Ce traitement substitutif doit être continué jusqu´à ce que toutes les lésions cutanées, neurologiques et oculaires aient disparues [6]. À long terme, la conduite à tenir serait une anticoagulation orale, des concentrés de protéine C, et de l´héparine à bas poids moléculaire. La transplantation hépatique peut être aussi proposée [5].
La nécrose cutanée néonatale secondaire à un déficit total en protéine C est fatale en dehors de transfusions itératives de concentrés en protéine C, malheureusement non toujours disponibles. Le diagnostic anténatal est possible.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont lu et approuvé la version finale du manuscrit.
- Goldenberg NA, Manco-Johnson MJ. Protein C deficiency. Haemophilia. 2008 Nov;14(6):1214-21. PubMed | Google Scholar
- Price VE, Ledingham DL, Krümpel A, Chan AK. Diagnosis and management of neonatal purpura fulminans. Semin Fetal Neonatal Med. 2011;16(6):318-322. PubMed | Google Scholar
- Nizzi FA Jr, Kaplan HS. Protein C and S deficiency. Semin Thromb Hemost. 1999;25(3):265-72. PubMed | Google Scholar
- Richard A Marlar, Robert R Montgomery, Andre W Broekmans. Report on the diagnosis and treatment of homozygous protein C déciency. Report of the Working Party on homozygous protein C deficiency of the ICTH-subcommittee on protein C and protein S. Thromb Haemost. 1989;61(3):529-531. Google Scholar
- Maalouf E. De larges plaques ecchymotiques révélant un déficit homozygote en protéine C. Ann Dermatol Venereol. 2012;139:603-604.
- Hmamia F, Cherrabi H, Oulmaati A, Bouabdallah Y, Bouharrou A. Purpura fulminans néonatal sans sepsis par déficit congénital sévère en protéine C. Archives de Pédiatrie. 2015;22(5):1027-1031. Google Scholar
- Müller FM, Ehrenthal W, Hafner G, Schranz D. Purpura fulminans in severe congenital protein C deficiency: monitoring of treatment with protein C. Eur J Pediatr. 1996 Jan;155(1):20-5. PubMed | Google Scholar
- Chalmers E, Cooper P, Forman K, Grimley C, Khair K, Minford A et al. Purpura fulminans: recognition, diagnosis and management. Arch Dis Child. 2011 Nov;96(11):1066-71. PubMed | Google Scholar