Mucocèle du sinus frontal: à propos d’un cas
Narjisse Taouri, Imane Ed-Darraz, Abdollah Amazouzi, Nourdine Boutimzine, Ouafae Cherkaoui
Corresponding author: Narjisse Taouri, Mohammed V University Souissi, Department A of Ophthalmology, Rabat, Morocco 
Received: 19 May 2020 - Accepted: 27 May 2020 - Published: 21 Oct 2020
Domain: Ophthalmology
Keywords: Mucocèle, sinus frontal, exophtalmie non-axiale unilatérale
©Narjisse Taouri et al. PAMJ Clinical Medicine (ISSN: 2707-2797). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Narjisse Taouri et al. Mucocèle du sinus frontal: à propos d’un cas. PAMJ Clinical Medicine. 2020;4:70. [doi: 10.11604/pamj-cm.2020.4.70.23626]
Available online at: https://www.clinical-medicine.panafrican-med-journal.com//content/article/4/70/full
Mucocèle du sinus frontal : à propos d´un cas
Mucocele of the frontal sinus: case report
Narjisse Taouri1,&, Imane Ed-Darraz1, Abdollah Amazouzi1, Nourdine Boutimzine1, Ouafae Cherkaoui1
&Auteur correspondant
Les mucocèles sont des tumeurs bénignes des sinus, causées par une obstruction de l´ostium sinus. Elles touchent le plus souvent les sinus frontaux et ethmoïdaux. Ces tumeurs malgré leur caractère bénin possèdent un potentiel lytique puissant sur les parois osseuses des sinus et donc s'étendent progressivement vers l´orbite et le cerveau. La représentation clinique des mucocèles est variable selon le sinus touché, la taille, l´extension locale et l'implication des tissus adjacents ainsi que les complications engendrées. Le diagnostic d´une mucocèle est basé sur la tomodensitométrie (TDM) ou encore mieux l´imagerie par résonance magnétique. Le traitement est chirurgical, il consiste en une décompression, idéalement endoscopique et consiste à réaliser un drainage et une marsupialisation large de la cavité mucocélique. Les récidives des mucocèles après traitement peuvent se voir après 3 à 4 ans en moyenne. Dans cette perspective nous rapportons le cas d´un patient âgé de 65 ans, qui présente une mucocèle du sinus frontal avec extension orbitaire et endocrânienne.
Mucoceles are benign sinus tumors, which are caused by an obstruction in the sinus ostium. They most often affect the frontal and ethmoid sinuses. These tumors, despite their benign character, have a powerful lytic potential on the bony walls of the sinuses and therefore gradually extend to the orbit and the brain. The clinical representation of mucoceles varies according to the sinus affected, the size, the local extension and the involvement of adjacent tissues as well as the complications caused. The diagnosis of a mucocele is based on CT scan or even better magnetic resonance imaging. The treatment is surgical, it consists of decompression, ideally endoscopic, and carrying out a drainage and a wide marsupialization of the mucocelic cavity. Recurrences of mucoceles after treatment can be seen after 3 to 4 years. We report the case of a 65-year-old patient with a mucocele of the frontal sinus with orbital and endocranial extension.
Key words: Mucocele, frontal sinus, unilateral nonaxial exophthalmos
La mucocèle du sinus est une entité clinique qui peut se produire à tout âge mais surtout observée entre les quatrièmes et septièmes décennies, et n'a généralement aucune prédilection du sexe [1,2]. L´exophtalmie et les céphalées représentent les motifs de consultation les plus fréquents [3,4]. Malgré leur caractère bénin, elles peuvent être responsables de complications parfois graves qui peuvent mettre en jeu le pronostic visuel et nécessitent une prise en charge urgente [5-8]. Nous rapportons un cas de mucocèle du sinus frontal droit révélé par une exophtalmie unilatérale, et nous discutons les différentes manifestations ophtalmologiques de cette maladie tout en se référant aux données de la littérature.
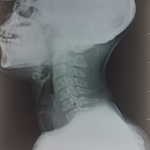
Nous rapportons le cas d´un patient de sexe masculin âgé de 65 ans, ayant comme antécédent une sinusite à répétition, sans aucun autre antécédent d´ordre général ni de traumatisme orbito-facial, qui a présenté depuis 10 mois des céphalées récidivantes peu intenses avec constatation d´exophtalmie de l´œil droit d´aggravation progressive sans diplopie ni baisse d`acuité visuelle. L´examen ophtalmologique a retrouvé un ptosis avec une exophtalmie unilatérale d´œil droit, non pulsatile, sans signes inflammatoires et non axile : l´œil étant poussé en bas et en dehors (Figure 1). Une acuité visuelle à 7/10 de l´œil droit, 8/10 de l´œil gauche avec correction. L´examen de l´oculomotricité retrouvait une légère limitation du regard vers le haut de l´œil droit, le réflexe photomoteur était présent, bilatéral et symétrique et la sensibilité était conservée dans le territoire du nerf trijumeau. Le champ visuel par confrontation n´a pas révélé d´amputation de celui-ci. La palpation retrouvait une masse au niveau de la partie supéro-interne de l´orbite droit. L´examen à la lampe à fente a retrouvé une cornée claire, sans prise de fluorescéine, une chambre antérieure calme, et un cristallin siège d´une cataracte sénile (sous capsulaire postérieure et nucléaire grade 1). Le fond d´œil était sans particularité et le tonus oculaire était normal dans les deux yeux. Le test de Lancaster était normal. Le reste de l'examen général entre autre l´examen otorhinolaryngologique (ORL) était sans particularité. Une tomodensitométrie orbito-cérébrale était demandée et a mis en évidence la présence au niveau du sinus frontal droit, une formation isodense renfermant des zones spontanément hyperdenses. Cette formation est responsable d´une lyse osseuse de la paroi frontale avec extension intra-orbitaire droite et endocrânienne et a mis en évidence aussi un discret comblement des sinus maxillaire droit et des cellules éthmoïdales antérieures droites. L´aspect tomodensitométrique était donc en faveur d´une mucocèle frontale droite avec extension intra-orbitaire et endocrânienne (Figure 2). Le patient a bénéficié d´un drainage et une marsupialisation large de la cavité mucocélique par voie endonasale. Les suites postopératoires ont été marquées par la disparition de l´exophtalmie et du ptosis et le suivi pendant 2 ans n´a pas révélé de récidive.
Les mucocèles géantes des sinus de la face représentent une pathologie rare [2], correspondant à des tumeurs bénignes pseudo-kystiques à croissance lente, développées aux dépens de la muqueuse sinusienne; elles sont dues à l'accumulation et la rétention des sécrétions mucoïdes dans le sinus [2,9-11]. Ces secrétions vont être piégées suite à l´obstruction de l´ostium du sinus. Cette dernière est causée soit par une inflammation chronique, une allergie, une lésion post-chirurgicale, un traumatisme, une dysplasie fibreuse ou une lésion tumorale [9,10]. Ces tumeurs malgré leur caractère bénin, possèdent un potentiel lytique puissant sur les parois osseuses de sinus et donc s'étendent progressivement vers les zones adjacentes surtout au cerveau et l'orbite, ce qui peut être responsable de complications mettant en jeu le pronostic visuel [12]. Cet effet d´érosion osseuse peut être expliqué par deux mécanismes, le premier est l´effet mécanique de l´expansion du mucocèle sur l´os et le deuxième étant l´inflammation chronique responsable de la libération de certains médiateurs chimiques (prostaglandine, cytokines et collagénase), qui sont à leur tour responsable de la stimulation de l`ostéolyse [13,14]. Les sinus les plus fréquemment touchés sont: le sinus frontal suivi du sinus éthmoïdal (plus de 80%) et rarement le sinus sphénoïdal ou maxillaire [3,15-17].
La représentation clinique des mucocèles est variable selon le sinus touché, la taille, l´extension locale et l'implication des tissus adjacents ainsi que les complications engendrées. Les symptômes les plus fréquents sont: les céphalées, douleur périorbitaire, diplopie et l´exophtalmie [13,18-21]. Les mucocèles frontales, comme chez notre patient, donnent souvent une exophtalmie avec déplacement du globe oculaire en bas et en dehors et sont souvent associés au comblement du creux sus-tarsal et peuvent provoquer un ptosis mécanique et limitation des mouvements oculaires responsable parfois d´une diplopie binoculaire, de douleurs périorbitaires ou même des céphalées [1,13,18-21]. L´exophtalmie semble être la manifestation oculaire la plus courante de la localisation fronto-ethmoïdale [5]. Pour les mucocèles des sinus à localisation postérieure sont souvent diagnostiquées devant des troubles visuels. Suite à une neuropathie optique rétrobulbaire due à la compression du globe oculaire qui endommage le nerf optique, l´évolution est souvent lente mais peut s´aggraver rapidement et mettre en jeu le pronostic visuel [7]. Les mucocèles peuvent se compliquer d´extension intracrânienne et intra orbitaire dans 42,8% des cas [17].
Le diagnostic d´une mucocèle est basé sur les explorations paracliniques: la tomodensitométrie (TDM) ou encore mieux l´imagerie par résonance magnétique (IRM) [5]. La TDM permet d´étudier le caractère hypo ou isodense de la masse, et l´absence de réhaussement après injection de produit de contraste, l´exploration des structures osseuses, ainsi que l´extension locale endocrânienne ou orbitaire et permet aussi l´élimination des autres diagnostics différentiels entre autres l´origine tumorale [5,11]. L´imagerie par résonnance magnétique (IRM) est un examen qui aide au diagnostic définitif, la lésion apparait au stade de début en iso ou en hyposignal en pondération T1 et en hypersignal en pondération T2, et se manifeste par un hypersignal en pondérations T1 et T2 avec l´évolution vers la chronicité, qui est un aspect identique d´une mucopyocèle ou une lésion tumorale [22].
Les mucocèles frontale et fronto-éthmoïdale peuvent être classées en 5 types [23-25]: 1) Type 1: mucocèle du sinus frontal (avec ou sans atteinte de l`orbite); 2) Type 2 : mucocèle fronto-éthmoidale (avec ou sans extension dans l`orbite); 3) Type 3: érosion de la paroi postérieure minime, avec ou sans extension intracrânienne; 4) Type 4: érosion de la paroi antérieure ; 5) Type 5: érosion de la paroi antérieure et postérieure avec ou sans extension intracrânienne. Le traitement est chirurgical et quand la compression engendrée par la mucocèle mis en jeu le pronostic fonctionnel une prise en charge urgente s´impose. La chirurgie implique une décompression, idéalement endoscopique, et consiste à réaliser un drainage et une marsupialisation large de la cavité mucocélique. Une bonne résection de la paroi du sinus doit être réalisée pour assurer un bon drainage et éviter les récidives [5,20,26]. Ces dernières peuvent se voir après 3,8 ans en moyenne et l´extension intra orbitaire est considérée comme le facteur de risque le plus fréquent [17].
La mucocèle sinusienne est une pathologie rare, qui se manifeste le plus souvent par des symptômes ophtalmologiques. Connaître cette entité clinique permet un diagnostic et une prise en charge précoces. On prévient des complications parfois graves pouvant mettre en jeu le pronostic visuel.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont contribué à ce travail. Ils ont lu et approuvé la version finale du manuscrit.
Figure 1: exophtalmie non axile (l´œil droit étant déplacé en bas et en dehors)
Figure 2: coupes coronales montrant la lyse osseuse de la paroi du sinus frontale avec l´extension intracrânienne et intra orbitaire de la mucocèle
- Aydin Erdinc, Akkazu Guzin, Akkazu Babur, Banu Bilezikci. Frontal mucocele with an accompanying orbital abscess mimicking a fronto-orbital mucocele: case report. BMC Ear, Nose and Throat Disorders. 2006;6:6. PubMed | Google Scholar
- Suri A, Mahapatra AK, Gaikwad S, Sarkar C. Giant mucoceles of the frontal sinus: a series and review. Journal of Clinical Neuroscience. 2004;11(2):214-218. PubMed | Google Scholar
- Lee Ta-Jen, Li Shang-Pei, Fu Chia-Hsiang, Chi-Che Huang, Po-Hung Chang, Yi-Wei Chen et al. Extensive paranasal sinus mucoceles: a 15-year review of 82 cases. American Journal of Otolaryngology. 2009;30(4):234-238. PubMed | Google Scholar
- Kim Yoo-Suk, Kim Kyubo, Lee Jeung-Gweon, Joo-Heon Yoon, Chang-Hoon Kim. Paranasal sinus mucoceles with ophthalmologic manifestations: a 17-year review of 96 cases. American Journal of Rhinology & Allergy. 2011;25(4):272-275. PubMed | Google Scholar
- Arnavielle S, Vignal-Clermont C, Galatoire O, Jacomet PV, Klap P, Boissonnet H et al. Compressive optic neuropathy related to an anterior clinoid mucocele. Journal Francais d'Ophtalmologie. 2010;33(3):208. e1-6. PubMed | Google Scholar
- Newton Norris, Baratham Gopal, Sinniah Raja, Lim A. Bilateral compressive optic neuropathy secondary to bilateral sphenoethmoidal mucoceles. Ophthalmologica. 1989;198(1):13-19. PubMed | Google Scholar
- Thurtell Matthew J, Besser Michael, Halmagyi Michael, Heather Moss E, Elizabeth Ann Moss, Peggy Auinger. Anterior clinoid mucocele causing acute monocular blindness. Clinical & Experimental Ophthalmology. 2007;35(7):675-676. PubMed | Google Scholar
- Lee, LA, Huang CC, Lee TJ. Prolonged visual disturbance secondary to isolated sphenoid sinus disease. The Laryngoscope. 2004;114(6):986-990. PubMed | Google Scholar
- Molteni G, Spinelli R, Parigatti S, Colombo L, Ronchi P. Voluminous frontoethmoidal mucocele with epidermal involvement. Surgical treatment by coronal approach. Acta Otolaryngol Ital. 2003;23:185-190. PubMed | Google Scholar
- Tsitouridis I, Michaelides M, Bintoudi A, Kyriakou V. Frontethmoidal mucoceles: CT and MRI evaluation. Neuroradiol J. 2007;20:586-596. PubMed | Google Scholar
- Bahgat Mohammed, Bahgat Yassin, Bahgat Ahmed. Sphenoid sinus mucocele. BMJ Case Reports. 2012;2012:bcr2012007130. PubMed | Google Scholar
- Girard B, Choudat L, Hamelin N, Agbaguede I, Iba-Zizen MT, Brasnu D et al. Mucocèle fronto-naso-ethmoïdo-sphénoïdo-maxillo-orbitaire à révélation ophtalmologique. Journal Français d'Ophtalmologie. 1999;22(5):536-540. PubMed | Google Scholar
- Lund Valerie J, Milroy Christopher M. Fronto-ethmoidal mucocoeles: a histopathological analysis. The Journal of Laryngology & Otology. 1991;105(11):921-923. PubMed | Google Scholar
- Kass Erik S, Fabian Richard L, Montgomery William W. Manometric study of paranasal sinus mucoceles. Annals of Otology, Rhinology & Laryngology. 1999;108(1):63-66. PubMed | Google Scholar
- Natvig K, Larsen TE. Mucocele of the paranasal sinuses: a retrospective clinical and histological study. The Journal of Laryngology & Otology. 1978;92(12):1075-1082. PubMed | Google Scholar
- Rao VM, El-Noueam MD, Khaled I. Sinonasal imaging: anatomy and pathology. Radiologic Clinics of North America. 1998;36(5):921-939. PubMed | Google Scholar
- Scangas George A, Gudis David A, Kennedy David W. The natural history and clinical characteristics of paranasal sinus mucoceles: a clinical review. In: International Forum of Allergy & Rhinology. 2013;3(9):712-717. PubMed | Google Scholar
- Rajan KV, Santhi T. Frontoethmoidal mucocele with orbital and intracranial extension. Indian Journal of Otolaryngology and Head & Neck Surgery. 2007;59(4):363-365. PubMed | Google Scholar
- Stiernberg Charles M, Bailey Byron J, Calhoun Karen H, Quinn FB. Management of invasive frontoethmoidal sinus mucoceles. Archives of Otolaryngology-Head & Neck Surgery. 1986;112(10):1060-1063. PubMed | Google Scholar
- Evans Colin. Aetiology and treatment of fronto-ethmoidal mucocele. The Journal of Laryngology & Otology. 1981;95(4):361-375. PubMed | Google Scholar
- Leventer David B, Linberg John V, Ellis Brian. Frontoethmoidal mucoceles causing bilateral chorioretinal folds. Archives of Ophthalmology. 2001;119(6):922-923. PubMed | Google Scholar
- Lim CC, Dillon William P, MCDermott Michael W. Mucocele involving the anterior clinoid process: MR and CT findings. American Journal of Neuroradiology. 1999;20(2):287-290. PubMed | Google Scholar
- Salomón Waizel-Haiat, Ivette Margarita Díaz-Lara, Alejandro Martin Vargas-Aguayo, Jorge Luis Santiago-Cordova. Experiencia en el tratamiento quir�rgico de mucoceles de senos paranasales en un hospital universitario. 2017;85(1):4-11. PubMed | Google Scholar
- Har-El Gady. Transnasal endoscopic management of frontal mucoceles. Otolaryngologic Clinics of North America. 2001;34(1):243-251. PubMed | Google Scholar
- Roncone David P. Frontoethmoidal mucocele presenting with ocular manifestations. Clinical and Experimental Optometry. 2019 Nov 26. PubMed | Google Scholar
- Garaventa G, Arcuri T, Schiavoni S, Fonzari M. Anterior clinoid mucocele: a trans-nasal endoscopic approach. Min-Minimally Invasive Neurosurgery. 1997;40(04):144-147. PubMed | Google Scholar